Причины
Врачи часто говорят мудро: «Необходимо лечить не симптомы, а их корень». Этот симптом чаще всего возникает у детей от четырёх месяцев до пяти лет. Для годовалых малышей не редко характерно состояние, когда ребёнок страдает от лающего кашля, который является проявлением острого ларингита во время вирусной инфекции.
Обычно после года ребенка перестают кормить грудью, исчезает природный иммунитет у малышей, они становятся более уязвимыми для различных инфекций. Причина заключается в том, что у детей узкая гортань, и воздействие микробов (бактерий или вирусов) вызывает воспаление и отечь слизистой оболочки гортани.
Вредные микробы проникают в органы дыхания малыша, вызывая воспаление тканей, отёк и выделение жидкости. Это приводит к уменьшению просвета гортани и затрудненному дыханию. Ребенок начинает кашлять из-за раздражения специальных рецепторов, что приводит к сокращению мышц легких, бронхов и грудной клетки.
Кашель, в сущности, представляет собой ценный рефлекс, поскольку его основная функция заключается в очистке дыхательных путей от бактерий и слизи, что способствует улучшению процесса дыхания.
Если у детей наблюдается влажный кашель с отделением мокроты, это означает, что происходит. Однако сухой лающий кашель у ребёнка, чаще возникающий ночью, не приносит облегчения, а только утомляет и истощает организм.
У младенца иногда возникает сильный лающий кашель как защитная реакция на попадание соринок или пылинок в дыхательные органы. Это не представляет опасности для малышей, и в таких случаях не требует специального лечения.
Однако, если у младенца возникает внезапный приступообразный лающий кашель, это может свидетельствовать о том, что инородный объект попал в дыхательные пути ребенка. Также подобные симптомы у грудного малыша могут быть вызваны излишне сухим воздухом или наличием запаха табака или другого резкого запаха.
Как ещё устранить бронхоспазм
Если затруднения в дыхании вызваны бронхитом или простудой, то можно смягчить их с помощью ножных ванночек и горчичников.
Ножные ванночки
Для процедуры небольшой больной ребенок должен быть усажен на стульчик, после чего в таз или небольшое ведро наливают воду температурой 37 градусов и добавляют немного горчичного порошка. Ножки ребенка опускают в ведро с водой, затем сверху укрывают полотенцем. Продолжительность процедуры составляет 20 минут, в течение которых температуру воды в ведре необходимо постепенно повысить до 40 градусов.
После завершения процедуры ножки ребенка тщательно вытирают и обрабатывают подошву специальной мазью. Затем надевают хлопковые носочки.
Горчичники
Для улучшения дыхания у детей также рекомендуется использовать горчичники. У маленьких детей горчичные компрессы накладываются на обратную сторону тела или через марлевый компресс. Продолжительность этой процедуры не должна превышать 5 минут. После удаления горчичников спину ребенка тщательно вытирают и надевают на него хлопковую футболку.
Если у ребёнка затруднено дыхание, необходимо обратиться к врачу. Только специалист сможет точно определить причину проблемы и назначить соответствующее лечение.
Лечение
Одно из самых важных условий успешного лечения тахипноэ – это своевременное выявление основного заболевания, которое вызвало это состояние. Если у ребенка возникают приступообразные всплески учащенного дыхания, не связанные с естественными причинами, необходимо обратиться к врачу, особенно если при этом также наблюдаются следующие симптомы:
- Общее ощущение слабости;
- Сухость во рту;
- Некоторое неприятное ощущение и дискомфорт в груди;
- Паническое состояние и другие признаки.
В случае подобных обстоятельств тахипноэ может спровоцировать развитие определенного заболевания, поэтому необходимо проводить его лечение параллельно с терапией болезни.
Важно, чтобы молодые родители понимали, какие угрозы несет с собой отек гортани у их малышей.
Обязательно изучите информацию о правильном подходе к лечению ларингита.
- Специалисту по психиатрии;
- Врачу-кардиологу для детей;
- Эксперту по аллергологии;
- Доктору-пульмонологу.
Для обеспечения быстрого устранения приступа рекомендуется применять бумажный пакет, который помогает восстановить баланс газов в крови ребенка. Необходимо сжать края пакета одной рукой и создать дыхательное отверстие, используя палец.
После этого необходимо приложить этот пакет к ротовой полости ребенка, обеспечивая малышу возможность вдыхать из него, не вдыхая воздух извне. Эти манипуляции рекомендуется проводить примерно в течение пяти минут. Если подобная терапевтическая процедура не способствует восстановлению нормального ритма дыхания, обязательно следует обратиться к врачу.
Тяжелое дыхание у ребенка причины одышки и кашля во сне у грудничка
Необходимо уделить особое внимание дыханию маленького ребенка, поскольку он не способен выразить свое физическое недомогание словами, и его единственным способом передачи информации является плач.
У ребенка возможны ощущения недостатка воздуха, которые могут вызвать одышку и затрудненное дыхание. Подобные проблемы могут быть вызваны инфекционными и простудными заболеваниями, а также дефектами в развитии легких или сердечной недостаточностью. Если возникают опасения, необходимо обязательно обсудить их с врачом-педиатром на регулярном осмотре.
Является ли частое дыхание новорожденного во сне нормой?
Важно отметить, что у грудничков во сне неравномерное и прерывистое дыхание, в отличие от взрослых. Из-за потоков воздуха слизистая в носоглотке может высыхать, что может придать дыханию хриплый звук или сопровождаться звуками, напоминающими храп.
У новорожденных частота вдохов и выдохов выше, чем у взрослых, и это абсолютно нормально. Например, статистические данные показывают, что 6-недельный младенец дышит в 1,5 раза чаще, чем годовалый ребенок, и почти в 3 раза чаще, чем взрослый человек. Обычно у грудничка считается нормой 40 — 60 вдохов в минуту.
Ускоренное дыхание (тахипноэ) у маленьких детей связано с незрелостью дыхательной системы, но по мере взросления ребенка все должно выровняться. У новорожденных учащенное дыхание можно наблюдать не только во время сна, но и во время наивысшей физической активности.
Это является типичным явлением как для преждевременно родившихся, так и для детей, родившихся в срок.
Для решения проблемы похрапывания у малышей отлично подойдет использование комнатного увлажнителя воздуха. Небольшое устройство можно установить на тумбочке рядом с кроваткой. Важно поддерживать оптимальный уровень влажности воздуха в помещении – он не должен быть ниже 50 — 60%, а температура должна быть в пределах 18 — 24 градусов.
Также важно обеспечить комфортную одежду для сна и следить за тем, чтобы ребенок не переворачивался на живот.
Сразу после появления на свет младенец не способен осознанно поворачивать голову и может задеть носом постельные принадлежности, поэтому врачи-педиатры не советуют покупать малышу подушку в течение первого года жизни.
Возможные причины затрудненного дыхания грудничка
У детей возможно появление одышки и затрудненного дыхания из-за заболевания или аллергической реакции. В обеих ситуациях необходимо обратиться к врачу и получить рекомендации по дальнейшему лечению препаратами.
Дети нуждаются в медицинской помощи в следующих ситуациях:
- внезапное появление одышки без очевидных причин, которая не проходит;
- ребенок дышит нормально в вертикальном положении, но затрудняется с дыханием, когда лежит;
- губы и язык ребенка приобретают синюшный оттенок, лицо быстро меняет цвет;
- ребенок испытывает затруднения с ориентацией в пространстве;
- дети старшего возраста испытывают затруднения с произношением слов и глотанием.
Если затрудненное дыхание продолжает усиливаться, а ребенок проявляет признаки удушья, то необходима немедленная помощь.
Если у ребенка отсутствуют перечисленные симптомы, стоит обратить внимание на другие признаки заболевания. Если малыш регулярно испытывает затруднения с дыханием и это происходит по определенной закономерности, это может быть признаком наличия бронхиальной астмы.
У детей тяжелое дыхание может возникать в результате простуды, сопровождаясь сухим кашлем и повышенной температурой. Насморк также может помешать малышу дышать свободно. После того, как бронхит был побежден, кашель и затрудненное дыхание могут продолжаться до двух месяцев.
Много различных заболеваний с проявлением симптомов, связанных с дыханием:
- Пневмония. Дети часто выражают беспокойство по поводу ощущения недостатка воздуха, из-за этого начинают дышать чаще и глубже.
- Туберкулез. Проявляется утратой аппетита, шумным дыханием и кашлем.
- Сердечно-сосудистые заболевания. При нарушениях в системе кровообращения организм постоянно испытывает дефицит кислорода. Легкие усиленно функционируют, чтобы обеспечить ткани и органы кислородом.
- Проблемы нервной системы. Повышенная возбудимость приводит к частым истерикам и беспокойству у малыша. При продолжительном плаче дыхание становится шумным и затрудненным, также возможны нарушения сна, рвота, утрата аппетита и сильные головные боли.
Определить причину затрудненного дыхания у новорожденного самостоятельно практически невозможно. Только своевременное обращение к специалисту поможет выявить симптомы заболевания, пройти необходимые исследования и разработать схему эффективного и безопасного лечения.
Это мнение трудно опровергнуть, ведь своевременное выявление и предотвращение заболеваний способно предотвратить возникновение серьезных хронических состояний.
Симптомы болезни
Легко распознать такое дыхание по очевидным признакам общего недомогания, таким как сухой и напряженный кашель, затрудненное дыхание. В редких случаях может наблюдаться умеренный повышенный температуры. Однако эти симптомы также характерны для обычной ОРВИ. Чаще всего из-за неправильного лечения ОРВИ возникает бронхит.
Чаще всего врач при осмотре и прослушивании области грудной клетки обнаруживает усиленное дыхание в легких. В начальной стадии заболевания хрипы обычно не проявляются. При обострении заболевания состояние больного может значительно ухудшиться: появляется влажный кашель с тяжело отходящей мокротой, и температура тела повышается. Возможно развитие астмы.
У людей, страдающих от аллергии, возможно развитие бронхита без повышения температуры из-за контакта с аллергеном. Определить это заболевание довольно просто: у пациента проявляется интенсивный кашель, а также слезятся глаза после взаимодействия с аллергеном.
Насморк и заложенность носа
Если для взрослого человека это вызывает дискомфорт, то для младенца заложенный нос — серьезная проблема. Поскольку у грудного ребёнка отсутствует навык дыхания через рот, заложенность носа может привести к отказу от грудного вскармливания, беспокойству и нарушению сна.
Заложенность носа и насморк у младенцев могут быть вызваны различными причинами, такими как аллергия, прорезывание зубов, сухой и пыльный воздух, но наиболее распространенной причиной является ОРВИ. У грудных детей анатомические особенности также могут усугублять ситуацию. Их носовая полость короче и уже, чем у взрослых, носовые ходы резко сужены, а слизистая оболочка носа нежная и легко раздражимая.
У ребёнка заложен нос — что делать?
Какие инструменты будут нужны:
1. Регулярно промывайте нос каждые 2 — 3 часа. Для этой процедуры подходит любой солевой раствор (например, физиологический раствор, Ринорин, Аквалор беби, Отривин беби). Если ваш малыш младше года, лучше использовать капли.
2. Аспиратор. Этот прибор доступен для приобретения в аптеке и имеет множество различных вариантов:
- аспиратор в форме спринцовки – это старое, но надежное устройство, которое знакомо многим, включая наших мам и бабушек. Однако, к сожалению, они не всегда эффективны и не обладают высокой стоимостью;
- механические аспираторы включают в себя трубку, контейнер для сбора слизи и сменный фильтр;
- электрические аспираторы – это самые удобные в использовании. Просто введите трубку в нос ребенка, нажмите кнопку, и аспиратор справится со всем самостоятельно.
Что делать:
- Рекомендуется промывать нос солевым раствором каждые 2 — 3 часа, закапывая по 7 — 8 капель в каждую ноздрю.
- Детям, способным сморкаться, необходимо объяснить, как это делать. Малышам, не умеющим сморкаться, следует удалить слизь аспиратором или ватной турундой.
- Помещение, где находится ребёнок, должно быть проветрено, хорошо убрано, увлажнено, и не должно быть посторонних запахов.
- Рекомендуется спать ребёнку с приподнятым изголовьем.
- Обратитесь к своему врачу для осмотра и получения дальнейших рекомендаций.
Необходимо быть внимательным при применении сосудосуживающих капель. Их использование не подходит для всех и не всегда является безопасным вариантом.
Если вам порекомендовали использовать эти капли, обязательно следуйте инструкциям врача относительно их применения.
Особенности
Ребята дышат по-другому, чем взрослые. Во-первых, у маленьких детей дыхание более поверхностное, не такое глубокое. Объем воздуха, который они вдыхают, будет увеличиваться по мере их роста, исходно он очень маленький. Во-вторых, оно более частое, потому что объем воздуха пока еще небольшой.
У детей дыхательные пути имеют более узкий диаметр и содержат меньше эластической ткани.
Это часто приводит к нарушению защитной функции бронхов. При простуде или вирусной инфекции в области носоглотки, гортани и бронхов начинаются активные иммунные процессы, направленные на борьбу с проникшим вирусом. Происходит выработка слизи, которая помогает организму справиться с болезнью, “захватить” и парализовать враждебных “гостей”, остановить их распространение.
Из-за узости и недостаточной гибкости дыхательных путей отток слизи может быть затруднен. Дети, родившиеся недоношенными, чаще всего сталкиваются с проблемами в органах дыхания. Их нервная система, в целом, и дыхательная система, в частности, обладают недостаточной силой, что увеличивает риск развития серьезных заболеваний, таких как бронхит и пневмония.
Младенцы в основном используют “животное” дыхание, так как в раннем возрасте диафрагма находится высоко и поэтому преобладает дыхание через живот.
В возрасте 4 лет начинает формироваться грудное дыхание. К 10 годам большинство девочек используют грудное дыхание, в то время как большинство мальчиков предпочитают диафрагмальное (брюшное) дыхание. Потребность ребенка в кислороде значительно выше, чем у взрослого человека, поскольку малыши активно растут, двигаются, их организм проходит через значительные трансформации и изменения. Для обеспечения всех органов и систем кислородом малышу необходимо дышать чаще и активнее. Для этого в его бронхах, трахеях и легких не должно быть патологических изменений.
Любая, даже незначительная, на первый взгляд, причина (заложен нос, заболело горло, появилось першение), может ухудшить детское дыхание. Во время заболевания опасно не столько количество бронхиальной слизи, сколько ее способность быстро становиться густой. Если при заложенном носе ребенок ночью дышал ртом, то с большой вероятностью на следующий день слизь начнет загущаться и высыхать.
Не только болезни могут нарушить нормальное дыхание ребенка, но и качество воздуха, которым он дышит. Если в помещении слишком жарко и сухо, если родители используют обогреватель в детской комнате, то проблемы с дыханием могут возникнуть. Также слишком влажный воздух не будет полезен малышу.
У детей недостаток кислорода развивается быстрее, чем у взрослых, и не обязательно связан с наличием серьезного заболевания.
Иногда возникает небольшое отечность, незначительное сужение, и вот уже у малыша развивается гипоксия. Все отделы детской дыхательной системы имеют значительные отличия от системы взрослых. Именно это объясняет, почему дети до 10 лет чаще всех болеют респираторными заболеваниями. После 10 лет заболеваемость снижается, за исключением хронических заболеваний.
Основные трудности с дыханием у детей сопровождаются несколькими, понятными каждому родителю, признаками:
- дыхание ребенка стало напряженным и шумным;
- малыш тяжело дышит — вдохи или выдохи сопровождаются заметным усилием;
- изменилась частота дыхания — дыхание ребенка стало более редким или частым;
- появились хрипы.
Источники таких изменений могут иметь различные причины. Определить их может только медицинский специалист совместно с лабораторным диагностом. Мы постараемся обобщенно изложить, какие факторы чаще всего вызывают изменения в дыхании у маленьких детей.
Характеристика недуга
Грипп
На первоначальной стадии заболевания проявляются боли в мышцах и суставах. Затем возникает сухой кашель с одышкой, неприятные ощущения в горле, интоксикация организма. Это заболевание относится к группе острых вирусных инфекций — ОРВИ и поражает верхние и нижние дыхательные пути. При правильном лечении продолжительность болезни не превышает недели.
Заболевание бронхитом
Бронхит представляет собой инфекционное заболевание, при котором происходит воспаление слизистой оболочки бронхов. У пациента наблюдается постоянное ощущение недостатка воздуха, а одышка возникает даже при незначительных физических нагрузках. Симптомы заболевания включают низкую с отделением мокроты, повышение температуры тела, слабость и заложенность носа.
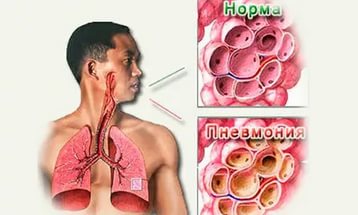
Заболевание пневмония
Пневмония характеризуется воспалительными процессами в легочных тканях, при которых альвеолы заполняются жидкостью. Первые симптомы заболевания похожи на обычную простуду. Пациент испытывает сухой кашель, который со временем становится влажным с «ржавой» мокротой.
Астма бронхиальная
Астма бронхиальная представляет собой длительное заболевание, которое проявляется затрудненным дыханием, свистящими звуками при дыхании и избыточным образованием слизи. Это заболевание может иметь три формы: аллергическую, неаллергическую и смешанную.
Ларинготрахеит
Ларинготрахеит — заболевание, которое возникает в результате простуды. У ребенка возникает боль в груди и дискомфорт при глотании. Он начинает испытывать сухой раздражающий кашель утром и ночью, а также першение и боль в горле, заложенность носа и одышку. При этом появляется небольшое количество слизистой мокроты, которая при наличии бактериальной инфекции становится гнойной. Острое течение болезни часто сопровождается увеличением шейных лимфатических узлов.
Коклюш
Коклюш – это острая инфекционная болезнь, которая передается через воздушно-капельный путь. Болезнетворная палочка коклюша попадает на слизистые оболочки гортани, трахеи и бронхов. Это заболевание характеризуется сильным приступообразным кашлем с выделением вязкой прозрачной мокроты, нарушением дыхания, учащенным сердцебиением, а в тяжелых случаях — судорогами. Во время приступа лицо становится синим, появляется слезотечение, кровоизлияния под конъюнктиву глаз.
Лечение заболеваний органов дыхания
Если у малыша проявляются приступы кашля с затруднением дыхания, необходимо немедленно обратиться за помощью к детскому врачу. Такие признаки указывают на развитие патологии дыхательной системы вследствие заражения.
Интенсивные судороги сопровождаются:
- отравлением организма;
- чувствительностью;
- уменьшением желания кушать;
- повышением температуры тела;
- выделением мокроты;
- затрудненным дыханием;
- рвотным рефлексом;
- поносом;
- сухим или влажным кашлем;
Если у вас возникли затруднения с дыханием при вдохе и появился кашель, важно своевременно установить точный диагноз и начать соответствующее лечение. Для эффективного избавления от простуды применяются как традиционные, так и народные методы в комплексе.
Обычно врач назначает следующие лекарства.
- Препараты, расширяющие бронхи и облегчающие отхаркивание, играют важную роль в лечении заболеваний дыхательной системы. Их формы включают инъекции и таблетки, такие как «Эуффилин», «Теофиллин», «Аминофиллин» и «Теопэк».
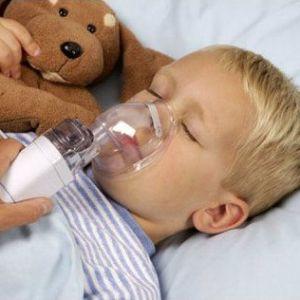
- Ингаляционные процедуры, такие как использование «Амбробене», «АЦЦ», «Вентолин», «Беротек», «Беродуал», а также минеральной воды, эфирных масел и отваров лекарственных растений, помогают облегчить затрудненное дыхание и улучшить проходимость дыхательных путей при бронхите и других инфекционных заболеваниях.
- В некоторых случаях, когда состояние пациента требует особого вмешательства, назначают глюкокортикостероидные гормональные препараты, такие как «Корифен», «Кортизол», «Преднизалон», которые оказывают противовоспалительное и иммуностимулирующее действие.
- Отхаркивающие медикаменты, включая «Лазолван», «Бромгексин», «Мукалтин», «Проспан», «Флавамед», а также отвары на основе лекарственных трав, помогают справиться с сухим кашлем и затрудненным дыханием.
- Для маленьких пациентов с одышкой при вдохе из-за затяжного бронхита или пневмонии может потребоваться антибиотикотерапия, подбираемая врачом с учетом возраста и индивидуальных особенностей организма.
- Помимо медикаментов, лечение и профилактика заболеваний органов дыхания могут включать оксигенотерапию, которая предусматривает использование кислорода для ингаляций. В некоторых случаях, особенно тяжелых, может потребоваться аппарат для искусственной вентиляции легких.
Причины
Повышенная частота дыхания у маленького ребенка может быть обусловлена следующими причинами:
- напряженными обстоятельствами;
- респираторными заболеваниями;
- последствиями заболеваний сердечно-сосудистой системы.
Ребята, зачастую испытывают трудности с тем, чтобы объяснить свои неприятные ощущения и иногда даже не осознают, как передать свою тревогу. Поэтому в этой ситуации особенно важно, чтобы взрослые были максимально внимательными.
Избыточное напряжение – основная причина учащенного дыхания у детей. После стрессового инцидента ребенок может испытывать общее недомогание как во время сна, так и наяву, а также потерю чувствительности в конечностях и другие симптомы, способствующие развитию заболевания.
Учащенное дыхание может быть вызвано обычной простудой или, например, бронхиальной астмой. Интенсивное проявление этого состояния может проявляться в виде учащенного дыхания до появления симптомов самой астмы
В случае, если ваш малыш почувствовал себя плохо, и вы заметили, что его дыхание участилось во время сна, этому симптому следует уделить особое внимание.
Если говорить о симптомах тахипноэ, то она может проявляться и при хроническом бронхите. Помимо учащенного дыхания, в этом случае можно выделить следующие признаки:
- температура;
- кашель;
- потеря аппетита;
- общее ощущение слабости.
Если у вашего ребенка проявляется хотя бы один из указанных признаков, рекомендуется обратиться к врачу-терапевту.
Чего родителям делать нельзя
Запомните:
- Попытки самостоятельно лечить измененное дыхание у ребенка народными средствами могут быть опасными. Это связано с тем, что использование трав и природных веществ, характерное для нетрадиционной медицины, может вызвать у ребенка сильную аллергическую реакцию. В случае аллергии, крупа или стеноза дыхательных путей это может привести к трагическим последствиям.
- Если у вас есть ингалятор и небулайзер дома, не стоит проводить ингаляции без консультации врача. Паровые ингаляции не всегда полезны для детей и могут иногда причинить вред. Небулайзер следует использовать только по назначению специалиста, так как он предназначен для распыления мелкодисперсной взвеси лекарств, а не для распыления отваров или эфирных масел. Неправильное использование ингаляторов может нанести больший вред детям, чем бронхит или фарингит.
- Необходимо обращать внимание на признаки нарушения дыхания и развития дыхательной недостаточности, даже если других явных признаков заболевания нет. Во многих ситуациях ребенку с серьезными заболеваниями можно оказать помощь, если своевременно вызвать медицинского специалиста.
По данным статистики, детская смертность из-за развития дыхательной недостаточности в основном происходит из-за задержки обращения в медицинское учреждение.
- Существует гораздо больше патологических причин, вызывающих затрудненное или хриплое дыхание, чем естественных и безвредных. Поэтому не следует рассчитывать на то, что все проблемы решатся сами по себе. В случае ожидания врача или скорой помощи необходимо оставаться с ребенком и не терять бдительность ни на минуту. Чем сильнее затруднение дыхания, тем важнее контролировать состояние ребенка.
- Прежде чем использовать какие-либо лекарственные препараты, необходимо проконсультироваться с врачом. Особенно это относится к широко рекламируемым спреям и аэрозолям, которые, судя по телерекламе, обещают мгновенное облегчение дыхания. Такие средства могут вызвать резкий спазм гортани у детей в возрасте до 3 лет.
- Еще одна распространенная ошибка среди родителей, которая может негативно сказаться на здоровье детей, — это использование любых препаратов от кашля при появлении симптомов. Например, при мокром кашле детям дают противокашлевые средства, которые подавляют центр кашля в мозге, что может привести к застою мокроты, воспалению легких и развитию дыхательной недостаточности.
Для предотвращения серьезных ошибок рекомендуется воздержаться от применения любых лекарств при затрудненном дыхании до прибытия медицинского специалиста.
Причины тяжелого дыхания и кашля
У здорового человека легкие нормально функционируют: наполняются воздухом при вдохе и расслабляются при выдохе, что делает вдох заметным. Если возникают воспалительные процессы или есть особенности анатомии или физиологии дыхательных путей, то громкость дыхательных звуков при выдохе может измениться. Дыхание, при котором звуки одинаковы как при выдохе, так и при вдохе, называется жестким.
У младенцев в раннем возрасте это состояние связано с незрелостью альвеолярной системы и мышечным тонусом. Необходимость лечения отсутствует, и проблему можно решить, обеспечивая комфортный внутренний климат, увеличивая частоту и продолжительность выгулов, и поддерживая достаточный уровень жидкости.
Озабоченность вызывает затрудненное дыхание у малыша и кашель в сочетании с повышенной температурой тела, хрипами, насморком, слабостью, что свидетельствует о серьезных заболеваниях дыхательной системы.
Затрудненное дыхание указывает на возможное воспаление дыхательных путей или наличие слизи в бронхах:
- Грипп, простуда. При поражении респираторных путей патогенными микроорганизмами происходит усиленное выделение слизи, которая покрывает поверхность дыхательных путей, что делает дыхание затрудненным и сопровождается хрипотой. Небольшое скопление мокроты не представляет опасности для здоровья. Организм очищается от слизи, вирусов, бактерий и их метаболитов благодаря кашлю.
- Астму. В зависимости от степени развития заболевания проявляются различные симптомы: от свистящего дыхания и кашля до одышки, стеснения в грудной клетке и приступов удушья. Причинами развития этой патологии могут быть воздействие агрессивных внешних факторов (пыль, аллергены, химические и механические раздражители, погодные условия) и внутренние факторы (нарушения иммунной и эндокринной систем, повышенная реактивность бронхов, генетическая предрасположенность).
- Бронхит. Начальная стадия воспаления бронхов напоминает простуду: першение и боль в горле, изменение температуры тела, слабость, сонливость, непродуктивный кашель, который затем становится мокрым. Мокрота может быть белой, желтой или зеленой. При хроническом течении заболевания воспалительные процессы затрагивают глубокие слои бронхов, что приводит к затрудненному дыханию, сухим хрипам, одышке, малопродуктивному кашлю, усиливающемуся утром и после сна. Ознакомьтесь с лучшими сиропами от кашля при бронхите.
- Пневмонию. Симптомы включают учащенное и затрудненное дыхание, кашель различной интенсивности, изменение цвета кожи, головокружение, тошноту, мышечные боли. У грудных детей проявления могут быть в виде частого рвотного рефлекса, отказа от еды, капризности и беспокойства.
Ларингиты, фарингиты, коклюш и паракоклюш, дифтерия, корь и рак гортани – все эти заболевания могут стать причиной кашля и затруднений при дыхании.
Для вашего удобства! Прежде полученное повреждение носа или увеличение носоглоточной миндалины (аденоидов) может ухудшить способность к дыханию, нарушив процесс освобождения дыхательных путей от слизи.
Сухое дыхание и кашель могут указывать на возможное наличие аллергии. При прямом воздействии раздражающего вещества происходит выделение гистамина, что может вызвать отечность, кашель, появление дополнительных звуков при выдохе при аускультации, затрудненное дыхание и заложенность носа.
У малыша проявляется сухой кашель и затрудненное дыхание с хрипами, одышкой и посинением области вокруг носа и губ. Эти симптомы могут возникнуть, если в горло попали посторонние предметы или мелкие частицы, что чаще всего происходит у детей дошкольного возраста.
Симптомы недуга
Затрудненное дыхание и недостаток воздуха могут иметь различные причины, но прежде всего необходимо разобраться с симптомами. Проблемы с дыханием могут быть разного рода. Некоторые люди просто испытывают дефицит кислорода, из-за чего им трудно сделать полноценный вдох или выдох. Это состояние может иметь серьезные последствия, вплоть до возникновения удушья.
Все эти неприятные признаки становятся более выраженными под воздействием определенных условий:
- человек испытывает сильное беспокойство;
- напряженная ситуация;
- воздух в помещении очень плотный;
- человек находится в горизонтальном положении;
- быстрая походка;
- интенсивный кашель;
- ощущение комка в горле, начинается тошнота;
- одежда ограничивает движения в области груди.
Если у человека возникают затруднения с дыханием, это является патологией, которая может представлять угрозу для его жизни. Это состояние известно как удушье, и при недостатке кислорода организм начинает компенсировать его частыми вдохами и выдохами, что называется диспноэ. Этот симптом часто является следствием серьезных заболеваний внутренних органов. Однако это не относится к больным астмой, для которых существует специальный ингалятор. Важно отличать такие случаи от ситуаций, когда у ребенка возникает удушье из-за задыхания, поскольку причины здесь совершенно разные.
Когда организму не хватает кислорода, это приводит к нарушениям в процессе дыхания. Удушье может быть как острым, так и хроническим. Недостаток кислорода может вызвать проблемы с общением и привести к ослаблению мышц. Кроме того, затрудненное дыхание может мешать нормальной работе мозга, затрудняя концентрацию. Физическое состояние больного сильно страдает: даже легкая физическая нагрузка вызывает быструю усталость. Недостаток кислорода также может вызвать боль в правом подреберье и сильные боли в боку.
При усугублении заболевания появляются болевые ощущения в области грудной клетки, словно она сжимается. Проблемы с дыханием возникают даже в состоянии покоя, сменяясь приступами одышки. При вдохе и выдохе слышны свистящие и хриплые звуки. Возможно повышение температуры, затрудненное глотание и ощущение комка в горле. Лежать становится неприятно, поэтому человек предпочитает полусидячее положение для сна.
Как лечить
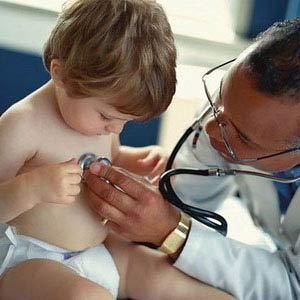
Если у ребенка возник кашель и затрудненное дыхание, важно обратиться за квалифицированной помощью специалиста. Отоларинголог на осмотре выявит возможное наличие шумов в дыхательной системе при помощи стетоскопа.
Изменение от обычного в процессе дыхания не всегда нуждается в консервативной терапии. Когда неприятные признаки связаны с аллергией, важно определить и ограничить контакт с аллергеном.
Наиболее частым провокатором аллергических реакций является:
Определить точный диагноз может врач-педиатр, исходя из результатов аускультации (прослушивания) внутренних органов
- пыль в помещении;
- подушки и матрасы с перьями;
- неприятные запахи в комнате;
- шерсть домашних питомцев;
- грибок плесени;
- растительные споры;
- продукты питания;
- медикаменты.
Для лечения и предотвращения проявлений аллергии часто применяют антигистаминные средства. Они содержат активные вещества, которые снижают выделение биогенного амина из мастоцитов, что влияет на состояние дыхательных путей.
В медицинской практике для детей предпочтительны препараты второго и третьего поколения:
- «Препарату Лоратадин»;
- «Препарату Цетиризин»;
- «Препарату Аллергодил»;
- «Препарату Кларитин»;
- «Препарату Цетрин».
Сочетание терапевтических эффектов (снимающее спазмы, противовоспалительное, противозудное) проявляется мгновенно и сохраняется в течение 24 часов. Они хорошо впитываются в желудочно-кишечном тракте, не вызывают тахифилаксии, не оказывают воздействия на нервную систему и имеют минимальное количество противопоказаний.
Рекомендация: Для определения повышенной чувствительности организма к аллергену можно воспользоваться аллерготестами.
Когда кашель и затрудненное дыхание остаются последствиями простуды, родители могут создать благоприятные условия для полноценного восстановления:
- регулярно проветривать комнату дважды в течение дня;
- чаще выходить на улицу, если позволяют погодные условия, и учитывая состояние малыша;
- контролировать уровень влажности в помещении (50-65%) и поддерживать оптимальную температуру (днем 21⁰С, ночью 18-19⁰С);
- увеличить количество потребляемой жидкости в течение дня (можно пить теплый чай, молоко, травяные настои, отвары, щелочную воду);
- выполнять утром и вечером ингаляции с помощью натрия хлорида. Также можно использовать пары отваров из растений (мать-и-мачехи, ромашки, подорожника, мяты перечной, корня алтея) или эфирные масла;
- изменить положение ребенка во время сна (поднять подушку, чтобы снизить раздражение слизистой оболочки и кашель);
- подвергать организм умеренной физической активности.
Эффективность профилактических мер зависит от отсутствия у ребенка дополнительных неприятных симптомов, которые могут ухудшить его состояние.
Для борьбы с тяжелым дыханием и кашлем, вызванными различными инфекционными агентами (вирусами, бактериями, грибками), необходимо комплексное лечение. После определения чувствительности микроорганизмов специалист по отоларингологии подбирает соответствующий антибактериальный препарат.
С самого рождения можно использовать препараты “Сумамед”, “Зиннат”, “Аугментин”, “Азитромицин”. Расписание и дозировку назначает врач в каждом конкретном случае. Обычно для достижения положительного результата и предотвращения повторных случаев заболевания требуется 7 дней.
Обратите внимание! В соответствии с рекомендациями экспертов, в определенных ситуациях можно применять противокашлевые препараты (например, «Синекод», «Глаувент», «Либексин», «Стоптуссин») для сдерживания спазматического непродуктивного кашля.
Когда в дыхательных путях накапливается большое количество жидкости, это может вызвать затруднения в дыхании, поэтому применяют отхаркивающие препараты:
Применение ингаляций при кашле и затрудненном дыхании способствует разжижению слизи, что облегчает процесс удаления мокроты, уменьшает частоту и силу спазматических выдохов, что в свою очередь сокращает время восстановления
- «Отсутствие сна»;
- «Геделикс»;
- «Закашлять»;
- «Термопсис»;
- «Пертуссин»;
- Грудной сбор № 2, 3.
Препараты способствуют увеличению выделения слизи в бронхах, улучшают ее текучесть, ускоряют удаление мокроты из нижних дыхательных путей в верхние, что способствует ее выводу из организма и предотвращает застойные процессы.
Начиная с двухлетнего возраста, можно применять муколитические препараты. Они уменьшают вязкость и плотность выделяемого секрета, улучшают процесс удаления слизи и способствуют более эффективному обмену газов. Примерами таких препаратов могут служить “Флуимуцил”, “Бромгексин”, “Либексин Муко”, “Лазолван”.
Отхаркивающие и муколитические препараты работают по-разному, поэтому их не назначают одновременно. При выборе и комбинировании лекарств следует обращаться к специалисту, учитывая возраст и медицинскую историю пациента, противопоказания и особенности заболевания.
Частые вопросы
Какие могут быть причины учащенного дыхания у ребенка любого возраста?
Учащенное дыхание у ребенка любого возраста может быть вызвано физической активностью, стрессом, аллергической реакцией, инфекцией, астмой, обструкцией дыхательных путей или другими заболеваниями.
Какие симптомы могут сопровождать учащенное дыхание у ребенка любого возраста?
Помимо учащенного дыхания, ребенок может испытывать одышку, чувство дискомфорта в груди, цианоз (синюшность) кожи или слизистых оболочек, учащенное сердцебиение, потерю аппетита или другие симптомы, зависящие от причины учащенного дыхания.
Полезные советы
СОВЕТ №1
При учащенном дыхании у ребенка следует спокойно усадить его или уложить, обеспечивая комфортную позу для дыхания.
СОВЕТ №2
Попробуйте использовать технику “дыхание в пакет” – попросите ребенка вдохнуть и выдохнуть в бумажный пакет, чтобы помочь ему контролировать дыхание.
СОВЕТ №3
Обратитесь за медицинской помощью, если учащенное дыхание у ребенка сопровождается другими симптомами или вызывает беспокойство.