Панкреонекроз поджелудочной железы – серьезное заболевание, которое может возникнуть в органах пищеварительной системы при определенных условиях. В этом случае поджелудочная железа начинает переваривать свои собственные клетки, что приводит к отмиранию тканей и развитию некроза. Это состояние может вызвать абсцесс и нарушение функций органов. Если панкреонекроз поджелудочной железы не будет своевременно и правильно лечиться, это может привести к смерти. Однако, благодаря реабилитации, шансы на выживание у больных панкреонекрозом повышаются. Важно начать лечение вовремя, чтобы предотвратить осложнения и другие последствия этого заболевания, такие как появление свища.
Этиология заболевания
Статистические данные показывают, что около 70% людей, страдающих этим недугом, длительное время употребляли большие количества алкоголя. Алкоголизм имеет серьезные последствия, включая возможность развития серьезных заболеваний и даже смерть. Поэтому рекомендуется отказаться от употребления алкоголя. У примерно 30% таких пациентов обнаруживается желчекаменная болезнь. Кроме того, существуют и другие причины развития панкреонекроза, такие как чрезмерное питание (включая жирную пищу), тяжелые инфекционные заболевания, язва желудка или двенадцатиперстной кишки, а также хирургические вмешательства и травмы органов пищеварения. Нарушение обмена веществ и интоксикация также могут способствовать развитию болезни в поджелудочной железе. Геморрагический панкреонекроз развивается из-за активации определенных ферментов, которые проникают в железу из лимфоузлов. Смертность от инфицированного панкреонекроза составляет 60-80%, а выживаемость пациентов в таких случаях составляет менее 50%. Некоторым пациентам открывается свищ, который может значительно усложнить лечение. Только врач может определить, как долго живут люди с таким диагнозом, особенно если у них есть свищ.
Классификация
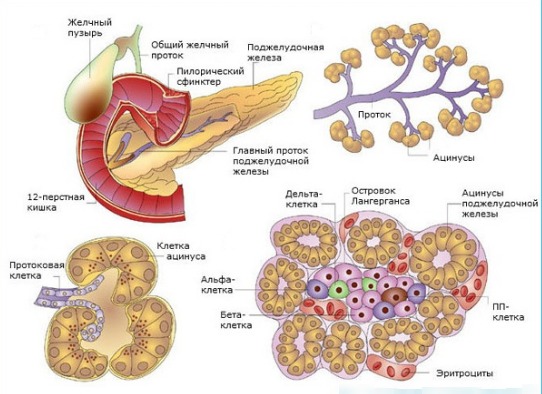
Классификация панкреонекроза включает различные формы, которые могут быть выделены на основе клинико-анатомических особенностей. Некоторые из них включают острый геморрагический панкреонекроз, отечный панкреонекроз и жировой панкреонекроз. В некоторых случаях заболевание может прогрессировать и проявляться сразу несколькими формами. Диагностика форм панкреонекроза основывается на симптомах, которые присутствуют у пациента. Также различаются формы заболевания в зависимости от степени распространения некротических процессов и типа течения. Например, можно выделить локальный, очаговый, субтотальный и тотальный панкреонекроз, а также абортивный и прогрессирующий виды. Кроме того, существуют асептический и инфицированный панкреонекроз.
Патогенез
Патогенез данного состояния связан с нарушением защитных функций органа. Употребление алкоголя и больших количеств пищи оказывает негативное воздействие на поджелудочную железу. Это приводит к увеличению выделения секрета, излишнему растяжению протоков органа и нарушению оттока соков. Повышение местного давления приводит к отеку паренхимы и неправильной активации ферментов, что в свою очередь вызывает некроз поджелудочной железы. Активация липазы приводит к автолизу жировых клеток. Кроме того, нарушение функций органа вызывает разрушение стенок сосудов. Активированные ферменты, под воздействием эластазы, попадают в кровоток и токсически воздействуют на другие органы. В первую очередь, это отражается на работе печени, почек, сердечно-сосудистой системы и мозга. У больного может возникнуть повышение температуры и возможны кровотечения. Такова патоморфология данного заболевания.
Диагностика
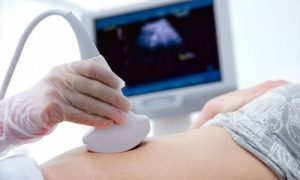
Специалист направляет на обследование и при необходимости назначает операцию или соответствующую терапию, включая антибиотики для инфекционных форм. Ультразвуковая диагностика помогает выявить воспалительный процесс и гнойные участки ткани. В некоторых случаях может потребоваться оформление инвалидности. Диагностировать поражение органа можно через определение уровня альфа-амилазы в крови и моче пациента.
Из всех инструментальных методов обследования, УЗИ является наиболее эффективным для диагностики. Оно позволяет определить увеличение размеров железы, гнойные поражения ткани и изменения в других органах. В случае сложного течения заболевания, когда пациент поступает в больницу с обострением и острыми болями в брюшной полости, лапароскопия может быть использована врачами.
Лапароскопия выполняется путем сделки надреза возле пупка, затем эндоскоп погружается в полость для изучения состояния организма пациента. В случае невозможности проведения лапароскопии, врачи могут применить лапаротомию. Отличие заключается в том, что делается более крупный надрез, позволяющий более тщательно осмотреть органы. После этого пациента помещают в реанимацию.
Если подтверждается панкреонекроз, требуется хирургическое вмешательство, после которого пациент должен находиться в реанимации. Признаки панкреонекроза, такие как кровотечение, помогают определить форму заболевания. В некоторых случаях после операции пациенту может быть оформлена инвалидность.
Интенсивная терапия недуга
Лечение панкреонекроза направлено на предотвращение прогрессирования патологии и смерти пациента. Поэтому важно грамотно лечить обострение и предотвращать осложнения. Терапия включает следующие меры:
- Внутривенное введение анальгетиков и спазмолитиков;
- Применение мочегонных препаратов;
- Новокаиновая блокада;
- Назначение антигистаминных препаратов;
- Использование смеси глюкозы и новокаина;
- В некоторых случаях назначение инсулина и других лекарств.
Если у пациента с панкреонекрозом есть сепсис или инфекционная форма болезни, назначают антибиотики. Когда острые симптомы заболевания уменьшаются, врачи прописывают спазмолитики. Иногда могут использоваться желчегонные препараты. Для уменьшения симптомов также может помочь голодание, прием щелочной минеральной воды и другие методы. Своевременное лечение позволяет некоторым пациентам избавиться от признаков патологии за неделю. Однако реабилитация людей с открытым свищем является более сложной задачей, так как это усложняет восстановление функций железы. Если консервативные методы неэффективны, может потребоваться оперативное вмешательство. Во время операции специалисты очищают очаги некроза и протоки. Однако радикальные меры следует применять только в крайних случаях. После операции пациента помещают в реанимацию. В некоторых случаях может потребоваться оформление инвалидности.
Восстановительный период
При лечении необходимо соблюдать определенные рекомендации, включая диету. Важно употреблять пищу в небольших порциях, чтобы предотвратить излишнюю секрецию в пищеварительной системе. Также следует избегать раздражения органов ферментами. Рацион должен быть назначен врачом.