“Пятки вместе – носки врозь” – это привычная команда учителя физкультуры или преподавателя танцев. Иногда выполнение ее невозможно – пальчики развернуты вовнутрь и малыш косолапит. До 3 лет в подавляющем большинстве случаев ситуация не требует агрессивного лечения. В старшем возрасте приведение стопы создает физические и эстетические неудобства для ребенка.
Что такое и код по МКБ 10
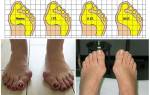
Приведение отдела стопы зачастую путают с косолапостью. Во фронтальной проекции патологии визуально сходны. Для постановки диагноза следует рассмотреть ножку в боковой проекции, максимально согнув ступню в суставе.
Приведение переднего отдела стопы – нарушение соотношения костно-мышечных структур, образующих сустав Лисфранка. Может быть врожденным – грудничок уже рождается с диагнозом – и приобретенным. Без лечения и по мере взросления развивается деформация плюсневых костей, увеличивается расстояние между первым и остальными пальцами.
Дисфункция встречается у 70% детей в возрасте до 5 лет. В подавляющем большинстве случаев проходит самостоятельно по мере взросления. Приведение переднего отдела сочетается с варусной деформацией голеней или О-образными ноги.
Выделяют 2 клинические формы деформации стопы:
- простое – затронут сустав Лисфранка, изменения в костных структурах не выявлены. Функции сохранены;
- сложное – с варусным нарушением. Определяется искривление костных структур, вальгусная постановка пятки, двигательная функция нарушена.
Международная медицинская классификация МКБ 10 присвоила болезни код Q66.2 – приведенная стопа.
Причины развития и симптомы аддукции стопы
Причина аддукции стопы – порок развития мускулатуры, отвечающей за физиологическую установку большого пальца, связок внутренней поверхности – дисбаланс между аддукторами и абдукторами ступни.
Факторы, способствующие развитию патологического процесса:
- генетическая предрасположенность;
- ослабленный, плохо физически развитый ребенок;
- рахит в анамнезе;
- остеопороз;
- частые простудные и вирусные заболевания;
- воспалительные процессы в суставах, связочном аппарате ноги;
- заболевания малоберцового нерва. При этом нарушается иннервация ступни, вызывающая ригидность мышц и связок.
Симптоматика заболевания сходна со многими патологиями костно-мышечных структур. Ребенок может жаловаться на боли при передвижении, утомляемость. При ношении обуви образуются мозоли, наблюдается изменение походки.
Что увидит врач при осмотре:
- большой палец развернут внутрь, на фоне чего увеличивается первый межфаланговый промежуток;
- передняя часть ступни развернута внутрь с вращением наружу;
- плюсневые кости отклонены от физиологического положения;
- свод сохранен, плоскостопие отсутствует;
- пятка – вальгусная деформация;
- вывихи и подвывихи мелких суставов.
Как лечить проведенные стопы у детей
Лечение синдрома приведенных стоп у детей длительное и заканчивается с прекращением роста – до совершеннолетия. Для коррекции у грудничка показана консервативная терапия, гимнастика, массажи, ношение специализированной обуви, гипсование подошвы. Широко применяется физиотерапия, включая электростимуляцию и прогревание теплым парафином.
При неэффективности вышеперечисленных методов осуществляется хирургическое вмешательство. Манипуляции проводятся в возрасте 1–2 лет. Дальше корригировать клиновидную и кубовидную кости следует в восьмилетнем возрасте. Лечением плоско вальгусных стоп с приведением передних отделов занимается ортопед.
Массаж
Специализированный лечебный массаж при приведении ступни проводится одновременно с общетонизирующими упражнениями. Медицинский работник должен работать с подошвой, голенями, бедром, поясничным отделом позвоночника.
Методика массажа:
- Поясница – поглаживание, растирание. Движения направлены к нижним конечностям.
- Ягодицы – разминание, похлопывание.
- Задняя часть ноги – поглаживание по длине, затем проработка каждой мышцы.
- Стопа – поглаживание, вибрационные техники, растяжение области ахиллова сухожилия.
- Подошва – растягивание внутренней части, тонизирование наружной.
Упражнения
Комплекс ЛФК подбирается с учетом возраста ребенка, выраженности патологии. На начальных этапах тренировки проводятся на базе медицинского центра, затем в домашних условиях.
Для нормализации постановки стопы показаны:
- занятия на шведской стенке;
- лазанье по канату;
- бег;
- ходьба босиком по различным поверхностям – траве, песке, ракушкам на пляже;
- занятия на велосипеде;
- побирается стелька для повседневной обуви;
- катание на роликах;
- танцы, спорт – физические нагрузки, при которых требуется четкая и постановка ноги.
Другие способы
У новорожденного положение стопы и составляющих можно корректировать при помощи гипсования. Показание к гипсованию – отклонение на 30 и более градусов от физиологического положения.
Гипс накладывается на ступню и часть голени, формируя сапожок. Изменение положения ножки проводится 1 раз в неделю или по мере увеличения размеров стопы. Длительность коррекции индивидуальна, может составлять до 12 недель.
В таком сапожке ребенок может ходить и совершать движения. После завершения этапа гипсования показано ношение ортопедической обуви, специализированных стелек – оптимально Тривес – на ночь – тутора или гипсовые лангеты. Обувь должна иметь жесткую пятку, обеспечивать пронацию и супинацию ступни.
При неэффективности консервативной терапии показана хирургическая коррекция. Операцию желательно проводить в возрасте 8–9 месяцев, так как нарушение не затронуло позвоночный столб.
Во время оперативного вмешательства рассекают связочно-суставной участок плюсны. Проводят удлинение сухожилий, поддерживающих большой палец. Врач делает надрез на наружном участке голени. Сухожилия извлекаются в рану и устанавливаются в анатомическое положение.
Раны ушиваются. Накладывается гипсовая повязка. Длительность ношения сапожка после оперативных мероприятий составляет 1,5 месяца. После начинают постепенно увеличивать нагрузки на ступню. Через 2 недели показаны реабилитационные мероприятия, физиотерапия. На этом этапе обязательно ношение ортопедической обуви.
В возрасте 3 лет оперативное вмешательство подразумевает вправление клиновидных костей. Процедура проводится открытым способом, что позволяет исправить деформацию участков ступни.
Наблюдение за пациентами, перенесшими хирургическую коррекцию, проводится до достижения 15 лет.
Возможные осложнения
Нарушение аддукции стопы не влияет на рост, развитие, двигательную активность и качество жизни ребенка. Но ноги выглядят не эстетично, возникают проблемы при подборе обуви.
В отличие от плосковальгусной деформации, ребенок не испытывает проблем с передвижением, отсутствует неуклюжесть, частные падения. Нарушение приведения ступни не способствует воспалительным процессам в суставах в раннем возрасте.
Педиатр Е.О. Комаровский считает, подобные нарушения следует приводить в порядок в детском возрасте с использованием корректирующих приспособлений. Но после обследования у ортопеда. Диагноз должен быть подтвержден инструментальными методами.
Но лучшей профилактикой, по мнению педиатра, является двигательная активность, частое хождение босиком по пересеченной местности. Это позволит минимизировать последствия родовой травмы, генетической предрасположенности к дисфункции костных и мышечных структур.
Статья проверена редакциейСсылка на основную публикацию