Диагностика заболевания нужна ли она
Если рассматривать данные о заболеваемости коклюшем в постсоветских странах, можно заметить, что случаи опасного инфекционного заболевания встречаются крайне редко.
Уважаемые родители! Если врач-педиатр подозревает наличие коклюша и рекомендует пройти лабораторное обследование, то отказываться от него не стоит! Этот вид исследования поможет выяснить действительное состояние здоровья вашего малыша.
Суть заключается в том, что медицинский специалист может установить эту медицинскую диагноз только после проведения соответствующего лабораторного анализа. В противном случае, даже если признаки коклюша очевидны, врач, скорее всего, укажет в медицинской карте “острой бронхит” или “ОРВИ”.
Конфиденциально! Врачи-педиатры не рискуют делать диагноз “коклюш” привитому ребенку без серьезной основы. Любая медицинская проверка обязательно учитывает историю прививок, ведь этот диагноз несет серьезные последствия. Родители в свою очередь могут задать вопрос, почему их ребенок заболел коклюшем, если он был привит по графику (напомним, что первые три вакцинации проводятся в 3, 4 и 5 месяцев, а ревакцинация – в полтора года). На самом деле, привитые дети также могут заболеть этим заболеванием, но в более легкой форме.
Исследования, которые необходимо пройти при подозрении на коклюш и сопровождающий его кашель:
- исследование мокроты на наличие возбудителя коклюша методом бактериологического анализа;
- анализ крови для выявления признаков воспалительных процессов (увеличение скорости оседания эритроцитов, увеличение количества белых кровных клеток, лимфоцитов, нейтрофилов);
- серологическое тестирование (РНГА, РА, РПГА) для обнаружения антител в крови, свидетельствующих о наличии иммунитета, возникающего после перенесенного заболевания или в результате вакцинации;
- иммуноферментный анализ (ИФА), проводимый на четвертой неделе заболевания, для определения наличия антител к коклюшному токсину, ФГА и общему комплексу (коклюшный токсин, ФГА и пертактин);
- ПЦР-тестирование – метод ранней диагностики инфекционного заболевания, основанный на молекулярно-генетическом анализе, который позволяет выявить ДНК искомой бактерии.
Также можно использовать флюорографию для диагностики. Этот метод инструментального исследования поможет исключить другие заболевания, симптомы которых могут быть похожи, такие как туберкулез, пневмония, бронхит.
Если у ребенка есть кашель, важно обратиться к врачу.
Симптомы
Чаще всего заболевание длится около 1,5-2 месяцев. Однако в некоторых случаях процесс заболевания усложняется и может протекать до 3 месяцев. Симптомы заболевания обычно проявляются в следующих случаях:
- кашель;
- насморк;
- повышение температуры тела;
- общее недомогание и усталость;
- боль в мышцах;
- головная боль;
- увеличение лимфатических узлов;
- потеря аппетита.
Характерный приступообразный кашель – основной признак коклюша. Прогрессирование спазматического кашля при этом заболевании проходит через несколько этапов:
- Первая стадия, известная как катаральная или продромальная, может продолжаться до 3 недель. На начальном этапе появляется насморк, частый сухой кашель, возможно незначительное повышение температуры. Характер кашля – неинтенсивный, напоминающий простуду. Из-за нечеткости симптомов на этой стадии часто ставят неправильные диагнозы, такие как бронхит или ОРВИ. Заболевший может продолжать распространять инфекцию среди здоровых людей. На катаральной стадии коклюш наиболее заразен. Через 2 недели кашель становится более интенсивным, особенно ночью, и приобретает приступообразную форму, что свидетельствует о переходе болезни на следующую стадию.
- Вторая стадия, известная как пароксизмальный период, может продолжаться 2-3 месяца. Кашель приобретает характерную приступообразную или спазматическую форму, которую невозможно спутать с признаками других заболеваний.
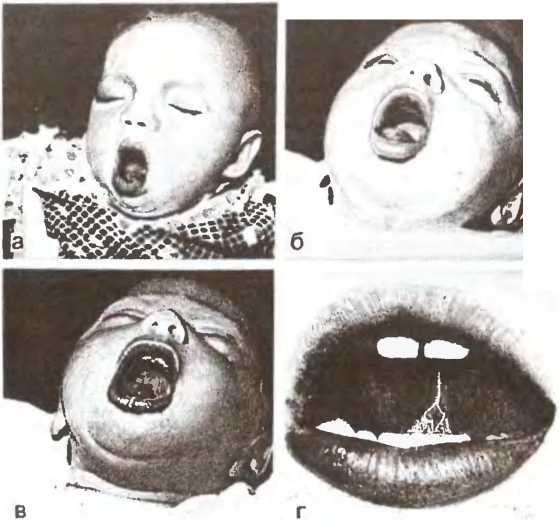
Кашель, характерный для коклюша, проявляется в виде серии приступов кашля, которые следуют один за другим быстро и без перерыва. В течение одного приступа может произойти до 15 таких кашлевых приступов. Во время этих приступов человек не может ни мгновенно отдохнуть, и только после окончания приступа кашля может сделать глубокий вдох. Часто такой вдох сопровождается характерным свистящим звуком, известным как реприз. Этот звук возникает из-за спазма и сужения голосовой щели.
Обычные вздохи заменяются новой волной, во время которой может выделяться значительное количество густой мокроты. Это вызывает появление влажного кашля. У грудных детей и маленьких детей часто происходит глотание мокроты, но она также может выделяться через ноздри в виде пузырьков.
На данной стадии возникает рвота, вызванная отхождением густой мокроты. Пациент может испытывать покраснение или посинение лица. Во время приступов кашля язык может быть высунут до предела, что может привести к травме уздечки о язык. Часто наблюдается кровоизлияние под слизистые оболочки конъюнктивов глаз.
Во время кашлевых приступов человек испытывает потерю силы. После приступов больной чувствует сильное усталость, особенно при тяжелом течении болезни, что приводит к общему ухудшению состояния здоровья. Степень тяжести заболевания зависит от частоты и длительности приступов. Начало пароксизмальной фазы болезни характеризуется интенсивным кашлем, к концу этого периода приступы становятся менее сильными, их продолжительность уменьшается.
У младенцев и детей до года коклюш проявляется в очень тяжелой форме из-за отсутствия типичного кашля. Во время приступа у маленького ребенка может временно прекратиться дыхание. Это представляет серьезную угрозу для жизни малыша. Недостаток кислорода может привести к осложнениям или различным нервным расстройствам у ребенка.
- Восстановление. На заключительной стадии наблюдается уменьшение кашля и ослабление его интенсивности. Проявления становятся менее частыми, улучшается аппетит и качество сна. После полного выздоровления человек может испытывать остаточный кашель в течение продолжительного времени. Это объясняется сильным раздражением центра кашля и его повышенной возбудимостью, что может вызывать симптомы даже после полного выздоровления. Лечение такого кашля медикаментами неэффективно – он постепенно исчезает самостоятельно. В этот период важно избегать риска заражения инфекционными заболеваниями.
Этап развития болезни проявляется ярким признаком – специфическим кашлем, поэтому заболевание легко определяется на данной стадии. На начальных этапах наиболее эффективно болезнь выявляется бактериологическим исследованием мокроты, выделяющейся при кашле. Для этого при откашливании собирают слизь. Анализ можно провести с помощью мазка, который берут из ротовой полости. Определение заболевания помогает использование дополнительных диагностических методов: серологических анализов, общего анализа крови, ПЦР.
Профилактика
При обнаружении контакта с человеком, больным коклюшем, требуется провести полное медицинское обследование.
Для предотвращения заражения можно применить препараты Эритромицин или Гамма-глобулин.
Предупреждение заболевания необходимо начинать с самого рождения малыша. Прививка от коклюша значительно уменьшит вероятность заражения этой опасной инфекцией.
Для предотвращения коклюша рекомендуется следовать следующим профилактическим мерам:
- Если случаи заболевания выявлены в детском саду, то необходимо провести обследование ребенка и принять меры профилактики коклюша с применением медикаментов.
- Детям с ослабленным иммунитетом рекомендуется проводить как можно меньше времени в местах большого скопления людей и ограничить их контакт с другими детьми.
- Необходимо обеспечить ребенку условия, соответствующие санитарным требованиям (регулярная смена постельного белья, влажная уборка и проветривание помещения).
- При появлении у ребенка кашля, который не устраняется лекарственными препаратами в течение продолжительного времени, обязательно следует сдать анализы на коклюш.
График вакцинации
Процедура вакцинации от коклюша проводится по плану. Чтобы обеспечить максимальную эффективность и обеспечить полноценную защиту ребенка, необходимо придерживаться установленного графика.
Малыши, которые не были привиты, подвергаются повышенному риску заражения коклюшем.
После вакцинации у малыша организм начинает производить защитные антитела против коклюшной инфекции. В случае контакта с возбудителем болезни, она может протекать в мягкой форме или даже протекать без каких-либо симптомов.
Расписание прививок:
- первая прививка проводится у малыша в три месяца;
- вторая инъекция необходима в 4,5 месяцев;
- третья вакцина назначается в 6 месяцев;
- допустимо провести однократную вакцинацию в 18 месяцев.
Для некоторых детей вакцинация от коклюша может вызывать значительное недомогание. Последствиями прививки могут быть судороги, повышение температуры или другие нежелательные симптомы. Эти проявления могут сохраняться в течение двух дней.
Перед тем, как провести вакцинацию, медицинский персонал обязательно исключает возможное наличие противопоказаний (таких как заболевания крови, сердца, нервной систем и другие). Врачи утверждают, что в медицинской практике прививка против коклюша является наиболее эффективным способом профилактики этого заболевания.
Какие симптомы дизентерии могут проявиться у малыша? узнайте прямо сейчас.
Доктор Комаровский рассказывает о коклюше у детей в этом видео:
Мы настоятельно рекомендуем воздержаться от самостоятельного лечения. Обратитесь к специалисту!
Симптомы коклюша главное не перепутать с ОРВИ или простудой
По данным статистики, это заболевание чаще всего встречается у детей до пяти лет. Обычно заболевают дети, которые посещают детские учреждения.
Родители часто обращаются к интернету, чтобы найти сведения о том, как облегчить кашель при коклюше. На самом деле, это реакция организма, которую легко распознать по характерным симптомам. В этой статье вы найдете видео о коклюше, а также другую полезную информацию о данном заболевании.
Кашель у маленького ребенка (коклюш) может сначала напоминать обычную простуду. У ребенка могут возникать рефлекторные рывки, также может появиться насморк, и температура может подняться до 37,0-37,5 градусов, поэтому родители спешат предпринять действия: дать противовирусное средство, массировать грудную клетку и напоить своего малыша горячим молоком с маслом.
Необходимо помнить, что в начальный период ребенок считается особенно заразным. Если такого малыша ввести в детскую группу, то существует большая вероятность того, что почти все остальные дети также заболеют
Постепенно у детей, страдающих от коклюши, кашель становится все сильнее, и уже через 14 дней заболевания начинаются спазматические приступы, которые являются характерным признаком этого инфекционного заболевания. Во время приступа происходит серия кашлевых припадков, сменяющихся длительным и свистящим вдохом (этот процесс также называют “крик молодого петуха”). Таких циклов может быть до десяти, а иногда и больше (видео, демонстрирующее, как происходит кашель при коклюше, доступно ниже в статье).
Во время приступа у ребенка наблюдается возбуждение, лицо становится красным и отекает, на склерах глаз могут появиться мелкие кровоизлияния, также заметно увеличение вен на шее (см. изображение). При кашле язык сильно высовывается, что может привести к повреждению уздечки (происходит ее растяжение). Кашлевые приступы завершаются отхождением прозрачной мокроты или рвотой (см. Как помочь малышу при кашле до рвоты).
Насморк и кашель при коклюше.
Особенно опасно появление повторных приступов у младенцев. При таких приступах у детей часто происходит апное (кратковременная задержка дыхания), а также судорожные сокращения мышц всего тела. Характер кашля при коклюше у малышей не всегда приводит к повторным приступам – он может быть просто очень сильным и сопровождаться рвотными рефлексами.
В зависимости от серьезности инфекционного процесса, количество приступов кашля в сутки может варьироваться от пяти до пятидесяти раз. Любой фактор может вызвать кашлевой приступ, включая выкашливание слизи, чихание, пение или физическую нагрузку.
Ночное время суток чаще всего сопровождается приступами сухого кашля, что может вызвать значительное дискомфорт у больного. Эта проблема особенно ощутима для малышей, которые стремятся уснуть, но не могут успокоиться из-за спазматических приступов.
В конечном итоге ребенок истощается, теряет энергию, становится апатичным, раздражительным, теряет интерес к еде и в результате теряет вес. Коклюш может привести к осложнениям в виде бронхита, пневмонии, энцефалопатии, также часто на фоне интенсивного кашля возникают пупочные грыжи и носовые кровотечения.
Длительность периода спастического цикла может достигать до 3-4 недель, после чего сила кашля постепенно уменьшается. Затем наступает новый этап, который приводит к заметному улучшению состояния и продолжается примерно 2-3 недели.
Процесс выздоровления
Последний этап заболевания считается самым длительным, остаточный кашель при коклюше может продолжаться от месяца до года. Наблюдается, что у детей с сильной иммунной системой симптомы проходят гораздо быстрее, чем у тех, кто часто болеет или имеет хронические заболевания дыхательных путей (частые бронхиты, пневмонии, бронхиальная астма).
Такой продолжительный период остаточного кашля объясняется тем, что во время заболевания происходило излишнее раздражение клеток кашлевого центра, поэтому нервные импульсы еще продолжат провоцировать рефлекторные толчки в течение длительного времени. В этот период важно максимально защищать малыша от простуды, ОРВИ, бронхита или гриппа, иначе есть риск развития длительного и тяжелого течения этих заболеваний.
Коклюш – это видео, демонстрирующее приступ кашля. Мы приглашаем вас посмотреть наглядную информацию на эту тему. Здесь вы сможете подробно ознакомиться с симптомами и особенностями заболевания, известного как коклюш. Просим вас прослушать и посмотреть это видео, включив звук.
Обратите внимание! Видео о симптомах коклюшного кашля и другая информация в этой статье не предназначены для самостоятельной диагностики и лечения!
Стадии кашля при коклюше
Он возникает почти всегда, однако стоит отметить, что не сразу. Более того, в начале коклюш можно легко принять за обычную простуду.
Не следует паниковать и сразу же прибегать к использованию антибиотиков для ребенка, однако важно своевременно обратиться к педиатру или вызвать его на дом. В противном случае кашель быстро перейдет на следующую стадию.
Первая стадия
Редко бывает, что родители начинают беспокоиться, когда их малыш заболевает ОРВИ или бронхитом, и пытаются вылечить его горячим чаем. Однако такое лечение обычно не приносит никакого результата, и несмотря на это, состояние маленького пациента остается стабильным в течение 1-2 недель. Хотя мокрота присутствует, ее количество относительно невелико.
Вторая стадия
Самая тяжелая и опасная. Проявления кашля становятся постоянными, а если ребенок не был вовремя привит, они могут продолжаться 2-3 месяца. Как помочь маленькому пациенту? Существует множество методов терапии, но в данной ситуации решение должен принимать только врач, опираясь на результаты лабораторных анализов и общее состояние малыша.
Различные варианты потока:
- Легкая. Коклюшный кашель относительно редкий — не более 15 коротких приступов в сутки. Общее состояние ребенка удовлетворительное, а необходимость в стационарном лечении не возникает.
- Средняя. Приступы надрывного кашля могут повторяться каждый час. Ребенок беспокойный и нервный, а к простудным эффектам нередко добавляются проблемы с органами ЖКТ (рвота, тошнота).
- Тяжелая. Состояние ребенка крайне неудовлетворительное, а приступы кашля следуют каждые 30-40 минут. Возможна потеря сознания и даже кратковременная остановка дыхания. Вылечить ребенка в домашних условиях практически невозможно, поэтому мы настоятельно рекомендуем соглашаться на стационар.
Общие признаки кашля:
- приступы чаще всего происходят последовательно с небольшими перерывами;
- основные признаки его начала: ощущение жжения в горле и внезапное беспокойство;
- серия кашлевых припадков может прерываться внезапным вдохом с характерным свистящим звуком;
- приступ продолжается до тех пор, пока дыхательные пути не станут свободными, а скопившаяся мокрота не будет из них удалена;
- лицо ребенка становится ярко-красным;
- непосредственной причиной начала приступа может стать обычный чих или незначительная физическая нагрузка;
- лающий ночной кашель особо опасен, так как, помимо выраженных простудных эффектов, он сопровождается общим изнурением организма;
- если приступ кашля сопровождается рвотой или кровоизлиянием в склеры, немедленно вызывайте врача.
Возможные осложнения могут включать в себя:
- заболевания бронхиальных трубок;
- нарушения функций мозга;
- кровотечения из носа;
- воспаление легких;
- выпячивание внутрибрюшной перегородки.
По сути, описанные осложнения возникают не из-за кашля самого по себе, а из-за бактерии, которая вызывает коклюш. Однако при легком и умеренном течении болезни (когда приступы удается контролировать), вероятность их появления очень низка. Чаще всего они возникают именно из-за утомительного, “серийного” кашля.
Третья стадия
Восстановление здоровья. Проявления кашля становятся все менее частыми, а общее самочувствие ребенка заметно улучшается. Улучшается качество сна, возвращается аппетит, и вероятность осложнений, наоборот, уменьшается.
Четвертая стадия
После перенесенного коклюша кашель может продолжаться до года, однако родителям нет необходимости беспокоиться. Степень проявления остаточных симптомов зависит от состояния иммунитета, наличия осложнений и правильности проведенного лечения. В большинстве случаев дополнительная медицинская помощь не требуется. Полное восстановление здоровья ребенка произойдет после устранения кашлевого рефлекса.
Как долго это займет? Иногда процесс может затянуться до года, но это происходит редко. В течение этого времени рекомендуется ограничить физическую активность ребенка и проводить мероприятия, направленные на укрепление иммунитета. При соответствующих показаниях родителям разрешается использовать специальные средства от кашля, но не стоит злоупотреблять ими.
Лечение коклюша народными средствами
Применение народных средств не приносит желаемого эффекта в лечении коклюша, однако такие препараты способны смягчить состояние ребенка, поэтому их можно включить в общую программу лечения заболевания, но лишь после консультации с медицинским специалистом.
1. Компресс на основе масел
Для приготовления рецепта понадобятся следующие ингредиенты:
- масло камфорное – 1 часть;
- масло касторовое – 1 часть;
- уксус – 1 часть.
Ингредиенты смешиваются, затем полученное средство наносится на отрезок марли. Затем этот компресс накладывается на грудь ребенка и оставляется на несколько часов. Такую процедуру не следует проводить у младенцев и при сверхчувствительной коже. Проведение манипуляции допускается только после разрешения врача.
2. Отвар на основе чеснока
Компоненты, которые необходимы:
- чеснок – 5 штук;
- вода – 200 миллилитров;
- мед – 1 небольшая ложка.
Чеснок следует очистить и нарезать тонкими ломтями. Затем его заливают водой и ставят отвариваться. Доводят средство до кипения, уменьшают огонь и варят в течение 5 минут. После этого препарат оставляют остывать, процеживают и добавляют мед в напиток. Готовый отвар рекомендуется давать детям старше 3-х лет по 15 мл перед едой трижды в день.
3. Отвар на основе лекарственных растений
Для приготовления этого средства необходимо взять:
- часть мать-и-мачехи – 1;
- часть подорожника – 1;
- часть сосновых почек – 1;
- 200 мл воды.
растительные компоненты смешивают и отбирают 20 грамм. Полученную смесь заливают холодной водой и оставляют на 2 часа для заваривания. После этого отвар кипятят. Затем оставляют на 30 минут и процеживают. Готовый препарат дают ребенку 3 раза в день по 60 миллилитров.
4. Сок редьки
Список необходимых продуктов:
- темно-коричневая редька средних размеров – 1 экземпляр;
- песок – 2 крупные ложки.
Редьку следует очистить, нарезать кубиками и смешать с сахаром. Затем эту смесь помещают в духовку на 120 минут. После процесса выделения сока его следует слить и процедить. Полученный препарат оставляют до остывания. Рекомендуется давать детям старше 3 лет по 1 большой ложке 5 раз в день.
5. Настой на основе подорожника
Для приготовления рецепта необходимо подготовить следующие ингредиенты:
- порошкообразный подсушенный подорожник – 1 крупная ложка;
- жидкость – 300 миллилитров.
Вода нагревается до кипения, затем добавляют к ней подорожник. Полученный настой оставляют на полчаса, после чего производят фильтрацию. Ребенку дают напиток по 20 мл 3 раза в день перед едой.
6. Настой на основе лукового прострела
Этот настой приготавливают из следующих ингредиентов:
- луковый выстрел – 15 грамм;
- вода – 200 миллилитров.
После того, как вода только что вскипела, ее используют для полива растения. Препарат настаивается в течение 3 часов, затем процеживается и дается ребенку по одной большой ложке каждые 3 часа.
7. Отвар на основе лекарственного сбора
Для приготовления этого отвара необходимо взять:
- измельченные почки ели – 1 часть;
- тимьян – 1 часть;
- семена укропа – 1 часть;
- измельченный корень лакрицы – 1 часть;
- перечник – 1 часть;
- жидкость – 500 мл.
Растительные ингредиенты смешивают и из полученной смеси отделяют 40 грамм. Полученную смесь заливают водой и оставляют настаиваться в течение 60 минут. Затем средство помещают на огонь и доводят до кипения. После этого отвар остужают и процеживают. Прием ребенку рекомендуется в объеме 100 миллилитров три раза в день перед едой.
Всякий препарат народной медицины следует использовать до полного выздоровления. Нельзя применять такое средство в качестве единственного метода терапии и без одобрения врача, в противном случае могут возникнуть нежелательные последствия.
Лечение коклюша
Дети старшего возраста с незначительной формой коклюша могут получать терапию в уютной обстановке своего дома.
Причины для госпитализации:
- Младенцы в возрасте до одного года;
- Формы течения заболевания средней и высокой степени тяжести;
- В случае эпидемиологических показаний (дети, проживающие в интернатах, детских домах);
- При возникновении осложнений, begleitenden заболеваниях, особенно если они усугубляют течение коклюша;
- При неблагоприятных бытовых условиях и отсутствии возможности адекватного ухода за ребенком.
Основные способы лечения:
- Организация режима и уход за ребенком требует создания спокойной обстановки в доме. Важно избегать просмотра телевизора, ограничивать бурные эмоции и активные игры. При отсутствии повышенной температуры тела, рекомендуется чаще гулять с ребенком на свежем воздухе, особенно вблизи водоемов, таких как пруды, реки или озера, однако следует избегать контакта с другими детьми. Кашель обычно беспокоит ребенка меньше на улице. Важно регулярно проветривать комнату, где находится ребенок, и поддерживать увлажненность воздуха. Если нет возможности использовать увлажнитель, можно разместить в комнате емкости с водой или повесить мокрые полотенца, особенно в период отопительного сезона.
- Для поддержания здоровья больного ребенка важно обеспечить его полноценным питанием, возможно, уменьшив объем порций и увеличив частоту кормлений. Особенно важно сохранить грудное вскармливание для младенцев. Старшие дети также не должны питаться только твердой пищей, поскольку она может раздражать заднюю стенку глотки и вызывать кашель. Во время болезни важно обеспечить ребенка достаточным количеством жидкости (чай, натуральные соки, минеральная вода). Также следует помнить, что жевание пищи также может вызвать приступ кашля, поэтому предпочтительнее давать пищу в виде пюре (и исключить жевательную резинку).
- Лечение бактериальной инфекции и специфическая терапия. Применение антибиотиков широкого спектра эффективно в начальной стадии заболевания (когда возбудитель находится в организме). Препараты против бактерий рекомендуется принимать в период катаральных симптомов и в первые дни пароксизмальной фазы. Для этого могут быть использованы макролиды (например, кларитромицин) и тетрациклины. Продолжительность приема составляет 5-7 дней. Также возможно введение специфического иммуноглобулина против коклюша внутримышечно.
- Лечение симптомов. Для снижения кашлевого рефлекса используются препараты от кашля. Наиболее результативными в этой ситуации являются препараты стоптуссин, синекод.
- Лечение с помощью витаминов.
Что происходит в организме
При попадании в организм, бордетелла стремится проникнуть в определённое место. Она отличается от обычного вируса, который, оседая в носоглотке, вызывает насморк и дискомфорт при глотании. Её целью являются органы, покрытые эпителием с выростами (ресничками), такие как трахея, гортань и бронхи.
Присоединяясь к ним, бактерия размножается и выделяет токсины. Это приводит к увеличению производства слизи клетками эпителия. Однако из-за повреждения ресничек выведение слизи из дыхательных путей нарушается. Слизь начинает накапливаться, вызывая раздражение и появление кашлевого рефлекса.
Когда токсины попадают в кровеносную систему, они распространяются по всему организму вместе с кровотоком. Проникая в ткани и органы, они нарушают их функционирование на молекулярном уровне. Это приводит к гипоксии – недостатку кислорода в клетках, что негативно сказывается на работе практически всех систем организма.
Когда коклюшный токсин попадает в центральную нервную систему, возникает очаг постоянного возбуждения в кашлевом центре головного мозга (доминанта), что приводит к продолжительному кашлю.
После этого любое воздействие практически любого раздражителя вызовет приступ кашля. И даже через месяц, когда ни следа бордетеллы или её токсинов в организме не останется, эффект сохранится.
Профилактика коклюша
Предупреждение коклюша включает в себя:
- Соблюдение норм гигиены;
- Избегание переохлаждения и стресса для организма;
- Потребление пищевых продуктов, обогащенных витаминами и микроэлементами;
- В холодное время года избегайте закрытых помещений с большим количеством людей;
- Изоляция детей после контакта с носителем инфекции и наблюдение за их здоровьем в течение 14 дней;
- Профилактическая вакцинация.
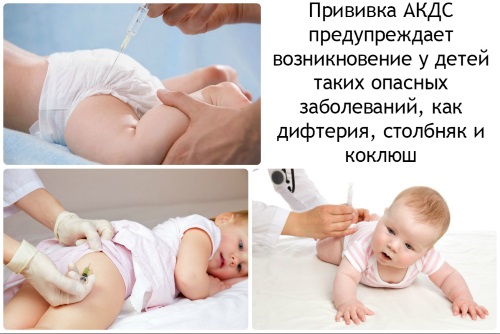
Вакцинация против коклюша
Важно отметить, что прививка от коклюша не обеспечивает абсолютной защиты от этого заболевания. Медики подчеркивают, что данная вакцина в основном снижает риск заболевания, и если заражение все же происходит, то болезнь обычно протекает в легкой форме без осложнений. Разумеется, бывают исключения.
В настоящее время доступны следующие препараты против коклюша:
- «Инфанрикс» — вакцина без клеток, предназначенная для защиты от дифтерии, коклюша и столбняка;
- «Тританрикс» — препарат, обеспечивающий защиту от коклюша, столбняка, дифтерии и гепатита В;
- «Тетракок» — вакцина, предназначенная для предотвращения заболевания коклюшем, дифтерией и столбняком;
- «АКДС» — адсорбированная вакцина против коклюша, дифтерии и столбнячка. Согласно многочисленным источникам и отзывам, данная вакцина может вызывать различные осложнения, поэтому многие врачи советуют использовать другие вакцины.
Следующая вакцинация проводится спустя 1,5-2 года после первой.
Устойчивость к инфекции намного выше при естественном иммунитете, чем после вакцинации.
Лечение
Чаще всего возможно проведение лечения заболевания в амбулаторных условиях, без необходимости госпитализации. Однако в определенных ситуациях, например, при заболевании ребенка в возрасте до года или при наличии осложнений, пациент будет направлен на госпитализацию.
У детей и взрослых с коклюшем часто наблюдается спазматический кашель.
Поэтому ключевым является знание способов облегчения кашля. У взрослых справиться с этим немного проще, чем у малышей, но это все равно вызывает дискомфорт.
Неотложная необходимость в купировании приступа у маленьких детей до трех лет обусловлена возможностью тяжелых последствий от кашля.
Медицинские препараты, в том числе антибиотики, часто применяются для лечения заболеваний, поскольку народные методы или растительные лекарства могут оказаться недостаточно эффективными.
Медикаментозное
Во время катаральной стадии лечение направлено на уничтожение возбудителя. Обычно это курс антибиотиков, который длится 5 – 7 дней. Чаще всего это препараты, содержащие пенициллины (например, Ампициллин, Аугментин и другие). Если по каким-либо причинам нельзя принимать препараты этой группы, то используются антибиотики из макролидовой или аминогликозидной групп (например, Эритромицин, Гентамицин). Если прием таблеток вызывает приступ кашля, то их вводят внутримышечно. В случае лечения серьезных случаев в стационаре возможно также внутривенное введение антибиотиков.

В случае катаральной стадии, лечение направлено на уничтожение возбудителя с использованием препарата Ампициллин.
Другая часть терапии направлена на уменьшение рефлекса кашля в мозге. Для этой цели применяются препараты от кашля (например, Синекод), нейролептики (например, Аминазин), иногда используются антигистаминные препараты для снятия отека. При недостатке кислорода рекомендуется использовать специальные маски и подушки.
Для поддержания здоровья человека применяются разнообразные витаминные препараты и средства, способствующие укреплению иммунитета.
Диета
Для больных рекомендуется специальное питание, соответствующее их возрасту. Еда не должна быть слишком холодной или горячей, а также слишком острой или грубой, чтобы избежать раздражения горла и предотвратить кашель и рвоту. Во время сильных приступов следует употреблять только воду и сок. В любом случае порции пищи должны быть небольшими, и после каждого приступа кашля нужно подождать некоторое время перед следующим приемом пищи.
Следует избегать употребления следующих видов продуктов в рационе:
- ароматные специи;
- твердое печенье;
- сушеные и соленые закуски;
- питательные жиры, включая супы, мясо и рыбу;
- орехи различных сортов;
- полуфабрикаты;
- консервированные продукты;
- копченые деликатесы;
- фастфуд.

В случае заболевания коклюшем следует избегать потребления пищи, богатой жирами.
После уменьшения проявлений рекомендуется употреблять фрукты, нежирный куриный бульон, каши и вареные овощи. Если после еды возникает тошнота, то следует повторить кормление.
Контроль влажности помещения
Для всех, кто болеет, рекомендуется как можно чаще находиться на улице и избегать усилий как физических, так и эмоциональных. Прогулки подходят, если у вас нет температуры, а за окном не холоднее -5 градусов. В зависимости от вашего самочувствия и погоды, вы можете гулять от 20 минут до полутора часов. В помещении важно поддерживать оптимальный уровень влажности (примерно 60%) и температуру 18-20 градусов. Рекомендуется часто проветривать помещение. Контроль влажности в помещении важен, так как сухой воздух может раздражать уже поврежденные дыхательные пути. Оптимальным уровнем для человека считается 40 – 60%, но при кашле лучше, чтобы влажность была ближе к верхней границе нормы, это иногда способно немного снизить частоту приступов и сделать их менее тяжелыми.
Определить уровень влажности в помещении можно с помощью бытового гигрометра (его часто можно приобрести вместе с комнатным термометром), либо просто включив увлажнитель воздуха, так как подобные приборы обычно оснащены встроенным датчиком влажности.
Во время отопительного периода влажность внутри помещения обычно находится на нижней грани нормы или даже ниже, поэтому необходимо использовать специальные устройства для увлажнения воздуха. В случае их отсутствия можно прибегнуть к доступным средствам. Чтобы увеличить влажность, можно установить декоративный фонтанчик или периодически распылять воду из пульверизатора в помещении. Также хороший эффект достигается при использовании влажной ткани (например, простыни или полотенца), разложенной на батарее, а также при помещении тазиков или других емкостей с водой.
Лечение коклюша у детей препараты и антибиотики
Необходимо обязательно проводить антибактериальную терапию при лечении коклюша у детей. Выбор подходящего препарата напрямую влияет на продолжительность заболевания и тяжесть состояния ребенка.
Самый распространенный антибиотик, применяемый при коклюше, – “Левомицетин”, который можно заменить на “Ампициллин” или “Эритромицин”. Препараты предназначены для внутреннего приема. Внутримышечное и внутривенное введение антибиотиков при коклюше рекомендуется только в случае тяжелого течения заболевания и сильного рвотного рефлекса во время приступов кашля. Суточная дозировка рассчитывается по формуле: 0,05 мг на каждый килограмм веса ребенка, разделенные на 4 приема.
Если через 48 часов после начала приема препарата не наблюдается улучшения, то план лечения корректируется путем включения одного или двух других препаратов из разрешенных групп.
В начальной фазе заболевания можно применить специализированное лечение глобулином с антикоклюшными свойствами. Обычная схема применения предполагает введение внутримышечно по 3 мл трижды в день.
Очень эффективным методом лечения является проведение оксигенотерапии с применением кислородных подушек и масок. В то же время необходимо применять препарат “Реополиглюкин” и раствор “Глюкозы” для внутривенного введения. Эти меры способствуют устранению патологических изменений в легочной ткани и сердечной мышце.
Применение нейролептических препаратов при коклюше ограничивается спазматическим периодом заболевания. Чаще всего используются препараты под названиями «Аминазин», «Атропин», «Пропазин», которые влияют на частоту и интенсивность приступов кашля.
Самым результативным препаратом от кашля является сироп “Синекод”. Также можно применять “Коделак Фито”, “Либексин” и другие аналогичные средства. Рекомендуемая дозировка зависит от возраста и веса ребенка.
Представлена обширная витаминотерапия, применение лекарств, которые способствуют укреплению иммунитета. Гормональные препараты используются только в крайних ситуациях. Абсолютно нежелательно применение препарата “Преднизолон”, который может стимулировать деятельность дыхательного центра.
Стёртые формы у привитых детей
При обсуждении разновидностей коклюша всегда упоминаются необычные формы, среди которых особенно выделяется стёртая. Считается, что от коклюша никакая вакцинация не гарантирует защиты. Однако в настоящее время необходимо делать первую вакцинацию детям в возрасте 3 месяцев.
До достижения возраста в 4 года ребенок должен быть вакцинирован тремя прививками с интервалом не менее 30 дней. Также, спустя 6-12 месяцев после третьей прививки, рекомендуется провести однократную ревакцинацию вакциной АКДС.
Если ребенок не был привит до достижения возраста 4 лет, то в этом случае ему делают прививку АДС, предназначенную для детей в возрасте от 4 до 6 лет (без компонента, защищающего от коклюша), или прививку АДС-м (с уменьшенным количеством антигенов) – для детей старше 6 лет.
Дети, которые получили вакцинацию после 5 лет, теряют защитные свойства и могут быть заражены коклюшем от контакта с вирусоносителем. Однако они уже не будут переносить тяжелую форму коклюша. Они подвергаются более легкой форме инфекции. Эта форма не вызывает удушливого спазматического кашля, и болезнь проходит быстро и без осложнений.
Как распознать коклюшный кашель
В самом начале коклюш очень похож на другие острые респираторные вирусные инфекции. У детей могут возникать общая слабость, недомогание, небольшая лихорадка, насморк и кашель. Постепенно кашель становится более интенсивным, а ребенок проявляет большее беспокойство и раздражительность. Как можно распознать коклюш по кашлю?
Лишь к окончанию второй недели заболевания возможно появление характерного кашля при коклюше. Обычно специалисты начинают подозревать наличие коклюша, если в течение недели у ребенка наблюдается кашель и ухудшается общее состояние. В таких случаях на второй или третьей неделе может возрасти температура и учащается дыхание.
Резкий кашель при коклюше обычно возникает внезапно. Сначала появляются кашлевые припадки, затем наступают глубокие вдохи со свистом и короткие судорожные толчки кашля. Кашель начинается с выдоха. Человек может так сильно кашлять, что ему даже трудно сделать вдох.
Иногда приступ может содержать до пятнадцати таких циклов. Ежедневно может происходить до пятидесяти подобных приступов.
Механизм развития такого специфического кашля имеет свои особенности, которые можно понять, изучив анатомию дыхательной системы. Внутренняя поверхность дыхательных путей покрыта ресничками – это своего рода выступы, которые обеспечивают защиту и увлажнение. Путем движения они смещают бронхиальный секрет, помогая его удалению из организма. Именно эти выступы являются предпочтительным местом обитания коклюшной палочки.
Она постоянно раздражает реснички, заставляя их двигаться. В результате этого мозг получает сигналы, которые могут вызвать приступ кашля. Парадокс коклюша заключается в том, что палочка погибает после того, как стимулирует часть мозга, ответственную за кашель. Постепенно патогенный микроорганизм умирает сам по себе.
Непрерывный лающий кашель является характерным симптомом коклюша.
Осложнения коклюша
Сложный случай коклюша может вызывать продолжительное недостаточное поступление кислорода, нарушения кровообращения в тканях мозга и сердечной мышцы.
Длительное недостаточное поступление кислорода может привести к изменениям в структуре органов, расширению желудочков и предсердий, а также к развитию опасных патологий, связанных с нарушениями активности мозга.
В большинстве случаев, осложнения коклюша возникают из-за неправильно выбранной стратегии лечения или невыполнения назначений врача. Также опасно самостоятельно лечить это заболевание, особенно если родители легкомысленно полагают, что у ребенка – обычное ОРВИ. Важно помнить, что нельзя лечить болезнь, как обычное ОРВИ или ОРЗ.
У детей коклюш часто приводит к осложнениям, таким как пневмония, бронхиолит, эмфизема легких и плеврит. Кроме того, часто наблюдается развитие вторичного астматического комплекса с регулярными приступами удушья на фоне вирусных заболеваний дыхательных путей.
Большинство осложнений связаны с последующими бактериальными инфекциями. При ослабленном иммунитете и уменьшенной циркуляции лимфы в легких возникают застойные процессы, что способствует развитию благоприятной среды для присоединения бактерий стафилококка, стрептококка, пневмококка и синегнойной инфекции.
Профилактика
Основной метод предотвращения коклюша – вакцинация. Несмотря на возражения противников обязательной вакцинации против коклюша, факт остается фактом: без прививки ребенок становится подверженным высокому риску заболевания, особенно если он активно общается с другими детьми. Этот риск неуклонно возрастает с увеличением числа отказов от прививок и неподтвержденных медицинских отводов.
Прививка, проведенная здоровому (или почти здоровому, без противопоказаний) малышу, практически безопасна. Самый распространенный неприятный эффект от нее – это повышение температуры и боли в месте введения вакцины, однако современные очищенные вакцины (например, “Инфанрикс” или “Пентаксим”) помогают избежать этих эффектов. Заболеть коклюшем из-за прививки – это миф, потому что вакцина не содержит живых бактерий.
Дорогие родители, верьте, что проще подготовиться к запланированной вакцинации и сбить высокую температуру после прививки (или потратиться на импортную очищенную вакцину), чем в течение нескольких месяцев наблюдать изнурительные приступы кашля у вашего малыша и не иметь возможности как-то облегчить их. Естественно, существуют случаи, когда вакцинация от коклюша действительно противопоказана, но это относится к детям с серьезными нарушениями центральной нервной системы и некоторыми другими заболеваниями. Но даже в таких ситуациях рекомендуется периодически оценивать состояние ребенка, взвешивая степень риска осложнений от вакцинации и риск осложнений от возможного заражения коклюшем.
Частые вопросы
Какие симптомы характерны для коклюша у детей?
Симптомы коклюша у детей могут включать насморк, кашель, чихание, красные глаза, а также хриплый или прерывистый кашель, который может привести к затрудненному дыханию и характерному звуку “коклюш” при вдохе.
Как проводится лечение коклюша у детей?
Лечение коклюша у детей включает применение антибиотиков, которые помогают уменьшить период заразности и снизить тяжесть симптомов. Также важно обеспечить ребенку покой, увлажненный воздух и поддерживать его гидратацию. В некоторых случаях может потребоваться госпитализация.
Полезные советы
СОВЕТ №1
Если у ваших детей появляются симптомы коклюша, такие как сильный кашель с хрипами и затрудненное дыхание, обратитесь к врачу немедленно. Раннее обнаружение и лечение коклюша поможет предотвратить осложнения и быстрее справиться с болезнью.
СОВЕТ №2
Помимо медикаментозного лечения, важно обеспечить ребенку полноценный отдых, увлажненный воздух в помещении и поддерживать его гидратацию. Регулярное проветривание помещения также поможет уменьшить распространение возбудителя коклюша.
СОВЕТ №3
При наличии неприятных симптомов коклюша у детей, избегайте контакта с младенцами и другими людьми, у которых может быть ослаблен иммунитет. Это поможет предотвратить передачу инфекции и защитить других от заболевания.