Инфекционное заболевание под названием трихомониаз в большинстве случаев передается через половой контакт. Этот вид заболевания вызван заражением паразитами, известными как трихомонады, которые атакуют слизистые оболочки влагалища и мочеполовую систему.
Болезнь может вызвать бесплодие, а во время беременности может привести к выкидышам и преждевременным родам.
Этиология
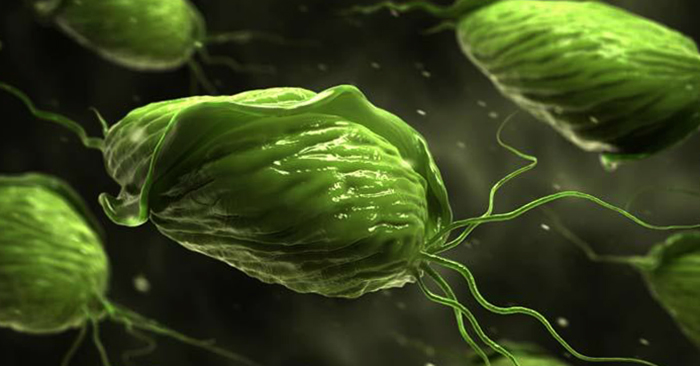
Источником заболевания является микроорганизм с жгутиковой формой, известный как трихомонада (Trichomonas vaginalis). Он размножается путем деления на две клетки, что способствует быстрому распространению инфекции.
Бактерия может выживать только в условиях повышенной влажности. Ее можно уничтожить, подняв температуру до 40С, применив антисептики или облучив УФ-лучами.
Вне своей жизненной среды трихомонады могут прожить около 5 часов, после чего погибают. Однако этого времени достаточно для заражения женщины через бытовые контакты.
Самым распространенным способом заражения является половой контакт без использования защиты (примерно 60% всех случаев заболевания). Однако у беременных появление трихомонад может быть связано с ослаблением иммунитета.
Наконец, заражение трихомонадами может произойти до беременности. Болезнь, как правило, имеет латентный характер, а первые его проявления отмечаются, когда женщина находится в «интересном положении». Вот почему так важно, чтобы беременность была запланирована, а женщина прошла полное обследование перед этим.
Чем опасен трихомониаз?
Трихомонады не могут проникнуть через плаценту, поэтому они сами по себе не представляют опасности для плода. Однако они могут переносить более опасные хламидии и гонококки. После проведения лечения трихомонады уничтожаются, а поглощенные ими гонококки и другие микроорганизмы высвобождаются, нанося вред здоровью матери и ребенка.
Во время беременности трихомониаз может привести к следующим последствиям:
- Преждевременные роды, могут привести к трагическим последствиям для малыша из-за способности трихомонад повреждать плодное яйцо. Ребенок, рожденный в таком случае, обычно очень слаб и его вес редко превышает 2 кг.
- Развитие послеродового эндометрита возможно, если инфекция произошла в третьем триместре беременности.
- Передача инфекции от матери к ребенку во время прохождения по родовым путям. Бактерии могут поразить глаза, слуховые проходы, миндалины новорожденного, а у девочек – мочеполовую систему.
- Выкидыш или мертворождение – реальная угроза в случае сильного и быстро распространяющегося заражения. Это связано с воспалением околоплодной оболочки из-за трихомониаза.
- Увеличение риска развития рака шейки матки.
- Дальнейшее бесплодие, вызванное изменением среды влагалища и гибелью попадающих сперматозоидов.
- Внематочная беременность возможна, если заражение произошло до наступления беременности и привело к образованию спаек в маточных трубах.
Клиническая картина
Обычно, во время беременности трихомониаз проявляется в острой форме, сопровождаемой следующими симптомами:
- Неприятное ощущение, жжение в области нижнего живота.
- Боль при мочеиспускании.
- Частые походы в туалет.
- Появление выделений из влагалища с пенистой консистенцией, иногда с неприятным запахом.
- Увеличенная усталость, склонность к сонливости.
При проведении визуального осмотра влагалища часто можно заметить точечные следы кровоизлияний на его стенках.
Гораздо менее часто болезнь проявляется в скрытой форме, которая сопровождается следующими симптомами:
- Появление выделений с гнойно-слизистой консистенцией.
- Уменьшение сексуального влечения.
- Ощущение дискомфорта и боли во время полового акта.
- Частые позывы к мочеиспусканию.
- Болезненное мочеиспускание.
- Иногда возникающие слабые боли в нижней части живота.
В период скрытого трихомониаза часто происходит обострение уже существующих хронических заболеваний у беременных, что объясняется уменьшением активности иммунной системы. Обычно скрытая форма заболевания в конечном итоге превращается в острую.
Методы диагностики
Проведение диагностики начинается собиранием и анализом информации о предыдущих заболеваниях и осмотром пациента. Осмотр включает проверку состояния уретры, влагалища и пальпацию нижней части живота. При заражении трихомонадами на стенках влагалища иногда можно заметить кровяные пятна, которые являются следствием кровоизлияний. Кроме того, возможно выявление признаков других заболеваний, передающихся половым путем, таких как гонококковые инфекции.
Проведение лабораторного исследования включает в себя изучение мазка из влагалища. Образец помещается в специальную среду, и затем отмечается интенсивное размножение бактерий. Анализ крови показывает наличие воспаления.
Необходимо пройти кольпоскопию, которая поможет выявить природу изменений в шейке матки, вызванных заболеванием. Также проводится анализ для исключения заражения другими половыми инфекциями, передающимися половым путем.
Лечение
Во время беременности трехомониаз лечат медикаментозно, однако нельзя использовать сильнодействующие антибактериальные препараты.
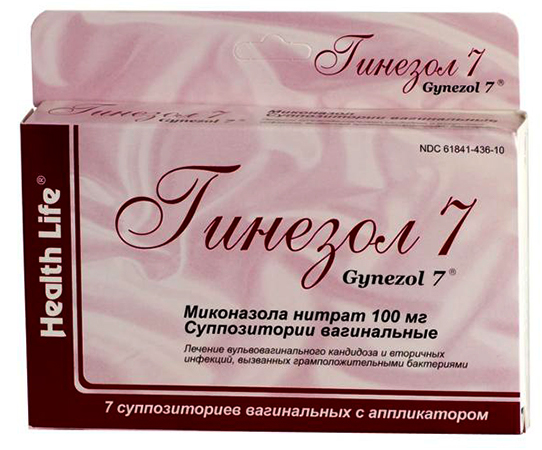
Если инфицирование происходит в начале беременности, рекомендуется ежедневное применение лекарственных препаратов калия, а также использование вагинальных свечей Гинезол, Клотримазол, Тержинан или аналогичных средств.
После 13 недель беременности можно применять лекарственные свечи, содержащие имадазол. Препараты доступны в виде свечей, кремов и гелей. Считается, что наиболее эффективными являются – Орнидазол, Метронидазол, Атрикан, Тинидазол.
Исходя из назначения врача, определяется оптимальная дозировка и продолжительность терапии. Обычно начальная доза является минимальной для снижения возможного воздействия на организм ребенка. При необходимости производится коррекция дозировки. Обычно курс лечения составляет от 2 до 4 недель.
Важно, чтобы лечение получила не только женщина, но и партнер. Только так можно гарантировать отсутствие повторного инфицирования. Поскольку после лечения организм не имеет иммунитета к трихомониазу, возможно повторное заражение.
Народные рецепты
Варианты лечения трихомониаза, предлагаемые народной медициной, могут быть использованы лишь после консультации с медицинским специалистом. Применение этих методов следует рассматривать как дополнение к основному медикаментозному лечению, а не как его замена.
Важно помнить о возможной непереносимости определенных ингредиентов народных лечебных средств, риске возникновения аллергической реакции или возможности увеличения тонуса матки.
Излюбленностью пользуется сок чеснока, который рекомендуется употреблять по ½ чайной ложки три раза в сутки.
Считается эффективным также настой из ромашки (залить 2 столовые ложки кипятком, настоять в течение нескольких часов, процедить), который следует принимать за полчаса до еды дважды в день.
Идеальным выбором будут тампоны, пропитанные медом или маслом облепихи, которые вводятся во влагалище. Однако стоит быть осторожными, так как мед может вызвать аллергическую реакцию!
Профилактика
Профилактика заключается в избегании контакта с зараженным человеком, неиспользовании общих полотенец, зубных щеток и т.д. Важно укреплять иммунитет, следить за рационом питания, увеличивать физическую активность и проводить больше времени на свежем воздухе. Кроме того, необходимо регулярно посещать врача и следовать всем его рекомендациям. При появлении первых признаков заражения – немедленно обратиться к врачу для прохождения обследования.
Частые вопросы
Какой риск представляет трихомониаз во время беременности?
Трихомониаз во время беременности может увеличить риск преждевременных родов, низкого веса новорожденного и других осложнений, таких как воспаление плодного пузыря и внутриутробные инфекции.
Как лечится трихомониаз у беременных женщин?
Лечение трихомониаза у беременных женщин обычно включает применение безопасных для беременности антибиотиков, таких как метронидазол или тинидазол, под наблюдением врача.
Какие меры предосторожности можно принять для предотвращения трихомониаза во время беременности?
Для предотвращения трихомониаза во время беременности рекомендуется избегать небезопасных сексуальных практик, использовать презервативы и регулярно проходить обследование на наличие инфекций перед зачатием.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения безопасного лечения трихомониаза во время беременности. Не пытайтесь самостоятельно лечиться.
СОВЕТ №2
Следуйте рекомендациям врача и пройдите полный курс лечения, чтобы избежать возможных осложнений для себя и ребенка.
СОВЕТ №3
Избегайте половых контактов во время лечения, чтобы предотвратить повторное заражение и передачу инфекции партнеру.