Острая интерстициальна и идиопатическая
Острая форма интерстициальной пневмонии, известная также как синдром Хаммена-Рича, характеризуется отеком стенок альвеол, что приводит к развитию интерстициального фиброза. Важно отметить, что это заболевание может возникнуть у взрослых с сильным иммунитетом, которые ведут здоровый образ жизни, в отличие от других похожих заболеваний. Согласно статистике, острая интерстициальная пневмония чаще всего поражает людей мужского и женского пола после 40 лет.
Характеристики повреждений альвеолярных структур:
- отек альвеолярных перегородок;
- размножение фибробластов;
- присутствие гиалиновых мембран и их утолщение;
- сжатое воздушное пространство;
- образование неопределенных тромбов в мелких артериях.
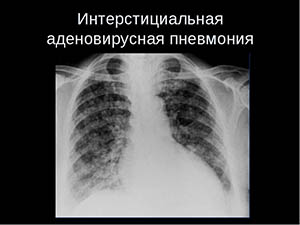
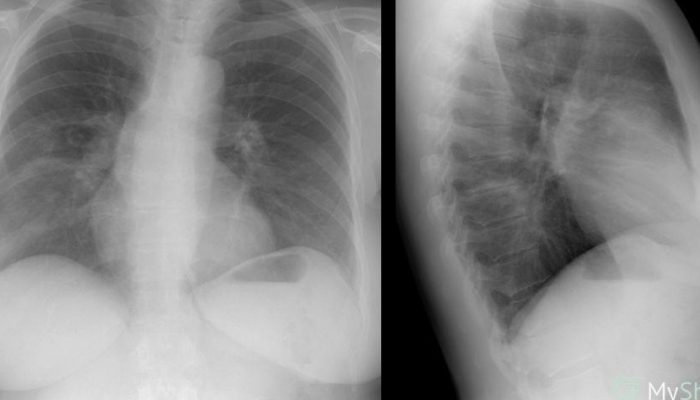
Быстро прогрессирующая интерстициальная пневмония представляет собой серьезное заболевание. Ее признаки включают высокую температуру, сухой и продолжительный кашель, а также затрудненное дыхание. Если своевременное лечение не будет проведено, то через несколько дней может возникнуть дыхательная недостаточность. Рентгенологическое обследование часто показывает наличие двустороннего распространенного затемнения легких, и основной метод диагностики заключается в изучении гистологического материала.
Терапия включает в себя применение глюкокортикоидов, при этом необходимо обеспечить нормальное функционирование органов дыхания с использованием искусственной вентиляции. Прогноз чаще всего неутешителен, так как, согласно статистике, большинство пациентов умирают в течение полугода после начала заболевания. В случае успешной терапии возможно полное восстановление функции легких, однако заболевание может вернуться в будущем, что требует соответствующих профилактических мер и регулярного медицинского наблюдения.
Идиопатические пневмонии представляют собой часто встречающуюся группу заболеваний с неясным происхождением, которые проявляются схожими клиническими признаками, функциональными и рентгенологическими проявлениями, но имеют разнообразные морфологические особенности. Идиопатическая пневмония подразделяется на:
- Пневмония, которая приводит к нарушению структуры легких, с образованием фиброзов и фибробластов, известна как обычная интерстициальная пневмония.
- Если структура легких сохраняется, но начинает распространяться полиповидная грануляционная ткань, это уже организующаяся пневмония.
- Макрофагальная интерстициальная пневмония характеризуется равномерным поражением паренхимы и макрофагов альвеол.
- Респираторный бронхиолит – это еще один вид пневмонии, который следует учитывать.
- Лимфоцитарная интерстициальная пневмония также имеет свои особенности и проявления.
- Диффузное альвеолярное повреждение – еще одна форма пневмонии, которая нуждается в внимании и диагностике.
Для подтверждения диагноза требуется провести рентгенографию, КТВР и биопсию. Прогноз заболевания может быть очень благоприятным, с полным восстановлением здоровья, или полностью фатальным, когда лечение не приносит результатов, и состояние ухудшается до наступления летального исхода.
Интерстициальная пневмония, известная также как межуточная пневмония, может возникнуть у новорожденного ребенка. Причина этого заболевания у детей чаще всего связана с инфекциями, которые перенесла мать во время беременности, такими как бронхит, ОРВИ или другие инфекционные заболевания. Симптомы этого состояния включают затрудненное дыхание, повышенную температуру тела и кашель. Хотя симптомы похожи на бронхит, лекарства от кашля оказываются бессильными при идиопатической интерстициальной пневмонии.
При подозрении у ребенка на интерстициальный пневмонит необходима немедленная госпитализация, и лечение проводится исключительно в стационаре. У маленьких детей пневмония представляет серьезную угрозу для жизни, поэтому лечение осуществляется комплексно, с использованием антибактериальных препаратов и кислородной терапии.
Интерстициальная пневмония может быть вызвана следующими причинами:
- метод Коха для обнаружения туберкулеза;
- инфекция, вызванная вирусом или грибком;
- заражение паразитами (например, пневмоцистоз);
- прогрессирование сепсиса.
Часто причина заболевания остается неизвестной, поэтому сначала назначается комплексное лечение с выбором наиболее эффективных препаратов, охватывающих широкий спектр действия.
Патологические изменения в крови
Если у вас есть подозрение на пневмонию, необходимо пройти анализ крови, который включает подсчет количества лейкоцитов и определение лейкоцитарной формулы.
Если у ребенка пневмония медленно превращается в хроническую форму, то уровень эритроцитов в крови обязательно увеличится. Это происходит из-за обезвоживания организма.
При наличии пневмонии уровень лейкоцитов в крови обязательно будет выше обычного.
Лейкопения представляет собой уменьшение количества лейкоцитов в крови, что может происходить при развитии вирусной пневмонии.
Если результаты лейкоцитарной формулы показывают уменьшенное количество нейтрофилов и повышенный уровень лимфоцитов, это является надежным индикатором наличия вирусной пневмонии.
Характеризуется ужасно низким уровнем лимфоцитов бактериальная пневмония. У пациентов с этим заболеванием наблюдается снижение процентного содержания базофилов, моноцитов и эозинофилов.
СОЭ представляет собой показатель, который отражает степень выраженности воспалительной реакции, включая воспаление легких.
Если у вас диагностирована пневмония, то скорость оседания эритроцитов (СОЭ) возрастет до 30 мм/ч. У мужчин нормальное значение СОЭ составляет 1-10 мм/ч, у женщин – 2-15 мм/ч. Уровень СОЭ у детей должен находиться в диапазоне от 1 до 8 мм/ч.
При межстеночной форме пневмонии не наблюдаются какие-либо специфические изменения в результатах анализов крови.
Симптоматика
Симптомы пневмонита развиваются постепенно. Пациенты испытывают затрудненное дыхание, которое не улучшается даже в состоянии покоя, мучительный сухой кашель, стойкое повышение температуры тела, ощущение тяжести и давления за грудиной, приступообразные боли в области груди. У пациентов происходит резкое снижение веса, их кожа становится бледной и приобретает синюшный оттенок. Проявления удушья и ощущение “беганья мурашек” по телу становятся невыносимыми. Ночью пациенты испытывают обильное потоотделение, а днем быстро утомляются.
Гиперчувствительный пневмонит – это наиболее распространенное заболевание легких. Это аллергическое заболевание, при котором в легочной ткани происходит воспаление с образованием быстрых инфильтратов и гранулем. Аллергия может возникнуть на различные органические и неорганические соединения. Гиперчувствительный альвеолит чаще всего развивается у людей, работающих с хлопком, тростником, зерном, табаком, кожей и сырьем для производства сыра. Пациенты могут испытывать непродуктивный кашель, одышку, мышечные и суставные боли, расстройство пищеварения, утрату аппетита, потерю веса и общее недомогание. Острый гиперчувствительный пневмонит симптоматически напоминает острый пневмонит и проявляется лихорадкой, кашлем с кровохарканьем, затрудненным дыханием, слабостью, мелкими и средними инспираторными хрипами. Хроническая форма заболевания протекает медленно и длительно, часто без обострений. Если пневмонит не лечить, в легких могут возникнуть необратимые фиброзные изменения.
Гиперсенситивный пневмонит относят к профессиональным заболеваниям. “Легкое фермера” возникает после взаимодействия с пылью от свежего сена, “легкое птицевода” вызывает пыль из пуха и перьев различных птиц, а в редких случаях проявляется “утиная болезнь”. При тяжелых случаях у пациентов с гиперчувствительным пневмонитом возникают признаки дыхательной недостаточности и гипоксии: кожа приобретает синюшный оттенок, пальцы деформируются и становятся похожими на барабанные палочки, также появляются крепитирующие или влажные хрипы. Функции легких ограничены. При продолжительной аспирации возможно развитие хронической формы патологии. Обострения проявляются при каждом последующем контакте с тем же антигеном. На рентгеновском снимке появляются инфильтративные тени, а в крови – большое количество эозинофилов или базофилов.
Аллергический пневмонит развивается при вдыхании пыли, содержащей споры бактерий и грибов, а также под воздействием некоторых металлов: цинка, меди, мышьяка, золота, кобальта. У пациентов возникает повышенная чувствительность и реакция на формирование антител к аллергенам в альвеолах легких. Выраженной инфильтрации в легких нет, значительных изменений на рентгенограмме не наблюдается. Обнаружить мелкие воспалительные инфильтраты возможно только с помощью компьютерной томографии.
Симптомы аллергического пневмонита включают в себя типичные признаки респираторных заболеваний и интоксикации. Они проявляются после каждого нового контакта с тем же аллергеном и автоматически исчезают через несколько часов. При постоянном воздействии аллергена заболевание переходит в хроническую стадию.
Аспирационный пневмонит возникает, когда твердая пища попадает в верхние дыхательные пути или когда слизистая оболочка подвергается обжиганию желудочным соком. Это может привести к химическому ожогу слизистой или блокировке средних бронхиол твердыми массами, что вызывает острую гипоксию.
Непосредственно после вдыхания возникает сокращение бронхов, что вызывает острой недостаточности дыхания. Это проявляется изменением цвета кожи, учащением сердечного ритма, затруднением дыхания. Через несколько минут состояние пациентов стабилизируется. В то же время отек бронхов и другие признаки воспаления продолжают усиливаться. На рентгенограмме наблюдаются изменения в структуре легких, указывающие на скопление жидкости вокруг бронхов.
Осложнение радиационной терапии, известное как постлучевой пневмонит, часто приводит к фатальным исходам. Это происходит из-за низкой устойчивости легочной ткани к радиации. Первоначально заболевание проявляется симптомами, напоминающими грипп, а также признаками пневмонии, туберкулеза или плеврита. Для подтверждения диагноза пневмонита необходимо провести компьютерную томографию, которая позволяет выявить поражение бронхопульмонального дерева. После применения курса глюкокортикостероидов состояние больных улучшается, и поврежденная легочная ткань начинает восстанавливаться.
Симптомы
Существует несколько общих признаков, которые объединяют все разновидности интерстициальных пневмоний:
- кашель – обычно возникает приступами, без мокроты или с небольшим количеством слизистого или слизисто-гнойного отделения;
- одышка – беспокоит всех пациентов, но проявляется по-разному;
- признаки общей слабости и неприятного самочувствия.
Неспецифическая
Симптомы начала неспецифической интерстициальной пневмонии развиваются медленно и могут проявляться в течение длительного времени, усиливаясь по мере продвижения заболевания. Пациенты также могут отмечать потерю веса, постоянную физическую слабость и ухудшение переносимости физических нагрузок.
Выявление заболевания требует времени, и определить правильный диагноз часто удается только спустя 3-5 лет с момента начала заболевания. Чаще всего заболевают мужчины и женщины старше 40 лет, больше склонны к НИП курильщики и люди, уже имеющие проблемы соединительной ткани.
Используя рентгенографию, выявляются одинаковые изменения в легких на их краях (“мутное стекло”).
Острая
Этот вид пневмонии начинается внезапно, симптомы напоминают грипп – повышается температура, появляются озноб и мышечные боли. Очень быстро развивается сильная одышка, которая может привести к нарушению дыхания и в тяжелых случаях потребовать использования искусственной вентиляции легких. Характер течения болезни схож с респираторным дистресс-синдромом у взрослых, на рентгенограмме наблюдается характерное для этого синдрома обширное затемнение обоих легких.
Прогноз плохой, высокий процент смертности.
Криптогенное организующееся воспаление легких
Также проявляется симптомы, характерные для гриппа. Воспалительный процесс затрагивает не только межальвеолярные интерстиции, но и ткань альвеол. При прослушивании можно услышать хрипы, которые характерны для крупозной пневмонии, поэтому болезнь часто не поддается лечению антибиотиками.
Прогноз очень обнадеживающий, при правильном лечении пациент может ожидать восстановления через 3-4 месяца.
Десквамативная
Этот вид пневмонии встречается нечасто и чаще всего диагностируется у мужчин-курильщиков старше 40 лет. Прогрессирование заболевания происходит постепенно, при этом воспалительный процесс затрагивает бронхиолы и альвеолы.
Постоянный кашель и затрудненное дыхание развиваются постепенно, иногда не привлекая внимания больного, и часто связаны с последствиями табачного курения.
Отличительной особенностью является образование “матового стекла” на рентгеновском снимке. Прогноз благоприятный, и имеется возможность полного выздоровления.
Лимфоидная
Постепенно прогрессирующее заболевание, которое редко встречается и чаще проявляется у женщин пожилого возраста. Помимо обычных признаков кашля и затрудненного дыхания могут возникать повышенная температура, боли в суставах, потеря веса.
Во время осмотра обнаруживаются инфильтраты в альвеолярно-интерстициальной зоне легких. Прогноз оказывается благоприятным.
Идиопатический легочный фиброз
Заболевание, которое начинается медленно и проявляется постепенным усилением симптомов. При прослушивании легких можно услышать двусторонние хрипы, а на рентгеновском снимке будет видна картина “матового стекла”.
Респираторный бронхиолит
Связано с людьми, курящими табак, и проявляется в поражении мелких дыхательных путей (бронхиолов). Признаки заболевания не имеют специфического характера.
Возможные осложнения, связанные с интерстициальной пневмонией:
- Прогрессирование фиброза легких – это патологический процесс замещения нормальной легочной ткани соединительной тканью, который возникает при продолжительном течении заболевания. Это приводит к нарушению эластичности легких и обмена газов.
- Присоединение бактериальной инфекции – происходит вследствие застойных процессов в легких и общего истощения организма. В результате могут возникать абсцессы, эмпиема, развиваться отдаленные гнойные метастазы.
- Дыхательная недостаточность – является следствием пневмофиброза. Это проявляется снижением толерантности к физическим нагрузкам, цианозом, симптомами “барабанных палочек” и “часовых стекол”.
- Сердечная недостаточность – из-за дыхательной недостаточности развивается гипертрофия правого желудочка, что приводит к образованию так называемого “легочного сердца”.
- Рак легких: возникает на поздних стадиях болезни как следствие длительного воздействия воспалительных факторов, особенно часто наблюдается у пациентов-курильщиков.
Классификация болезней
Для точного определения заболевания у пациента необходимо ознакомиться с классификацией интерстициальной болезни легких. Она помогает врачу различать различные заболевания.
В настоящее время существует лишь одна система классификации заболеваний интерстициальной ткани легких. Она была разработана в 2002 году в Соединенных Штатах Америки коллективом торакальных специалистов и европейским обществом, занимающимся изучением респираторных заболеваний. Согласно этой классификации, интерстициальная болезнь легких может проявляться в следующих вариантах:
- Болезни, происхождение которых широко известно.
- Заболевания легких, происхождение которых неизвестно и связаны с пространствами между тканями.
- Болезни легких гранулематозного типа, затрагивающие интерстициальные ткани.
- Заболевания легких, связанные с интерстициальными изменениями и другими патологиями.
Первая группа включает в себя следующие элементы:
- Лечебные препараты.
- Излучение.
- Токсины.
- Связанные с вирусом иммунодефицита человека.
- Грибковые инфекции легких.
- При наличии различных заболеваний соединительной ткани (воспаление суставов ревматоидного типа, системная красная волчанка, склеродермия).
- При наличии других инфекционных заболеваний (включая пневмонию пневмоцистного происхождения, атипичную пневмонию, а также диссеминированный туберкулез).
- При наличии различных аллергических реакций и заболеваний (аллергический альвеолит).
Интерстициальные заболевания легких неизвестного происхождения включают в себя:
- Лимфогенная форма заболевания.
- Внезапная стадия болезни.
- Общая форма заболевания.
- Эксфолиативная разновидность.
- Идиопатический криптогенный фиброз легких.
Заболевания легких гранулематозного характера, которые возникают в интерстициальной ткани, включают в себя:
- Заболевания легких, такие как саркоидозы.
- Гемосидерозы, поражающие легкие.
- Аллергические альвеолиты, вызванные воздействием окружающей среды.
Заболевания легких, связанные с другими заболеваниями, называются интерстициальными.
- Заболевания печени (гепатит хронического характера, циррозы печени, как первичные, так и билиарные).
- Патологии кишечника (неспецифический воспалительный колит, болезнь Крона).
- Генетически обусловленные заболевания.
- Злокачественные опухоли (саркома, плоскоклеточная карцинома и другие).
Также обычно выделяют белки в легочной ткани и первичный амилоидоз легких.
Клиника
Исходя из вида заболевания, проявления его могут различаться. Основные признаки, свойственные патологии в любой её форме, включают в себя:
- затрудненное дыхание;
- общее ощущение усталости;
- происходит кашель.
Все эти признаки проявляются по-разному и имеют свои особенности в зависимости от стадии заболевания. Например, наиболее распространённое заболевание – неспецифическая интерстициальная пневмония, может продолжаться несколько лет и протекать без симптомов. В начале пациенты часто жалуются на постоянную усталость, уменьшение аппетита, сопровождаемое похудением, а также на способность выполнять даже незначительные физические нагрузки. Диагностировать болезнь можно только через несколько лет после начала её развития, и особенно важно следить за курильщиками, так как у них повышен риск заболевания, и рекомендуется периодически проходить рентгенологическое обследование для выявления данной патологии.
Резкая форма этой пневмонии начинается с подъема температуры и ощущения холода. Из-за того, что одышка появляется очень быстро и развивается недостаточность дыхания, прогноз при этой форме заболевания очень неблагоприятный. Часто пациентам необходимо использование искусственной вентиляции легких, а смертность превышает 50%.
Начало криптогенного воспаления лёгких также проявляется внезапно, с симптомами, похожими на грипп. Человек чувствует усталость и разбитость, температура тела повышается, возникают боли в мышцах и сухой кашель. Эта симптоматика сильно напоминает обычную пневмонию, поэтому возможно неправильное постановление диагноза и назначение неэффективного лечения антибиотиками.
Редко встречаются лимфоидная и десквамативная формы этого заболевания. Женщины старше 40 лет чаще страдают от лимфоидной формы, в то время как курящие мужчины того же возраста чаще подвержены десквамативной форме. У пациентов с лимфоидной формой симптомы развиваются постепенно – появляется одышка, сухой кашель, боли в суставах, а также анемия. В случае десквамативной формы симптомы развиваются за несколько месяцев, с жалобами на сухой кашель и одышку.
Идиопатический лёгочный синдром встречается довольно часто. Пациент в течение многих лет жалуется на слабость и мышечные боли, у него присутствует одышка и незначительный сухой кашель, а также наблюдаются нарушения сердечного ритма. Если эту болезнь не обратить внимание, возможно развитие осложнений, вплоть до полного истощения организма.
Респираторный бронхиолит – заболевание, которое часто встречается у людей, которые долгое время курят. При этом поражаются не только интерстиции, но и бронхиолы, однако симптомы могут быть неочевидными, что затрудняет постановку диагноза.
При обсуждении признаков хронической формы данного заболевания, они аналогичны описанным выше, однако проявляются менее явно, и болезнь прогрессирует в течение многих лет, что приводит к возникновению изменений в структуре ткани лёгких.
Важно отметить, как развивается данное заболевание у детей. У детей интерстициальная пневмония имеет острое и тяжелое течение, аналогичное острой форме пневмонии у взрослых, и ее симптомы проявляются очень ярко. Часто начало болезни не связано с простудными симптомами – появляется одышка, которая быстро усиливается, вызывая дыхательную недостаточность. У детей также наблюдаются высокая температура, которая длится более недели, снижение артериального давления и развитие аритмии. Кашель у детей не сильный, возможно появление небольшого количества мокроты, имеющей серовато-зеленоватый оттенок.
К сожалению, у детей эта болезнь часто вызывает развитие осложнений, таких как отёк лёгких и эмфизема, что ухудшает прогноз.
Классификация
Интерстициальная пневмония относится к инфекционным заболеваниям и проявляется постепенным ухудшением состояния. Согласно классификации, интерстициальную пневмонию можно разделить на следующие группы:
- пневмония неспецифического характера;
- интерстициальная пневмония, связанная с лимфоидной тканью;
- интерстициальная пневмония с десквамацией клеток;
- криптогенная интерстициальная пневмония;
- острая форма интерстициальной пневмонии;
- идиопатическая форма пневмонии.
- Идиопатическая пневмония, или идиопатический фиброзирующий альвеолит, является одной из самых тяжелых форм интерстициальной пневмонии. Она встречается у взрослых после 50-60 лет, преимущественно у мужчин. Симптомы этого заболевания включают одышку, которая может усиливаться, сухой приступообразный кашель, который не реагирует на противокашлевые препараты. При прослушивании легких могут быть замечены шумы и треск, напоминающие звук отстегивающейся липучки. Инкубационный период обычно длится около 5 месяцев или дольше. Воспаление в легочной ткани прогрессирует, приводя к серьезным изменениям в легких и других органах. Сердце сильно страдает при этом заболевании, и в некоторых случаях может потребоваться пересадка. Лечение часто начинается поздно из-за отсутствия ранних симптомов, поэтому прогноз обычно неблагоприятный.
- Лимфоидная интерстициальная пневмония — это заболевание, которое встречается у людей с аутоиммунными заболеваниями и у детей, инфицированных ВИЧ. Симптомы включают непродуктивный кашель, одышку, иногда резкую потерю веса, повышенную температуру и повышенную потливость, особенно ночью. У маленьких детей кашель может прогрессировать до бронхоспазма, который, при ослабленном иммунитете и несвоевременной помощи, может привести к задыханию. При лимфоидной интерстициальной пневмонии происходит воспаление альвеол с лимфоцитарной инфильтрацией и плазматическими клетками. Это заболевание чаще всего поражает детей и женщин с ВИЧ-инфекцией, и после инфекции пневмоцистами развивается СПИД. Причины болезни могут быть связаны с аутоиммунными заболеваниями или неправильной реакцией организма на вирусы, такие как вирус иммунодефицита человека, синдром Шегрена или вирус Эпштейна-Барр.
- Десквамативная интерстициальная пневмония характеризуется разрастанием клеток альвеол и утолщением их стенок. Часто происходит распад или разрушение клеток в альвеолярном слое, при этом отмершие клетки могут некротизироваться или частично сохранять жизнеспособность. Это заболевание чаще всего поражает детей и мужчин, которые длительное время злоупотребляют курением. Симптомы развиваются постепенно и включают кашель, затрудненное дыхание, потерю аппетита и снижение массы тела. Определить наличие заболевания при осмотре не всегда возможно, так как симптомы похожи на простуду. Диагноз может быть установлен только с помощью рентгена, так как лабораторные исследования неинформативны на ранних стадиях болезни. Лечение включает применение кортикостероидных препаратов, которые улучшают симптомы и рентгенологическую картину.
- Криптогенная пневмония — это заболевание легких, при котором грануляционная ткань перекрывает бронхиолы и протоки альвеол. Криптогенная организующаяся пневмония часто встречается у взрослых обоего пола, особенно в возрасте 45-55 лет. Симптомы включают непродуктивный кашель, повышенную температуру тела (чаще субфебрильную), общую слабость и усталость. Сильная одышка часто становится причиной обращения к врачу, и она проявляется даже при небольших физических нагрузках. При подозрении на криптогенную пневмонию проводят физикальное обследование, рентген и гистологическое исследование (биопсию). Воспаление часто затрагивает оба легкого, иногда проявляется одностороннее затемнение альвеолярной зоны. Лечение криптогенной пневмонии включает применение глюкокортикостероидных препаратов, и полное выздоровление обычно наступает через 14 дней. В большинстве случаев заболевание имеет рецидивирующий характер, поэтому требуется дополнительный курс лечения.
Диагностика
При осмотре пациента врачу следует обратить внимание на состояние дыхания больного. Могут возникнуть аномалии в дыхании, например, тахипноэ – учащенное дыхание.
Также можно заметить изменения в легких при физикальных методах обследования. Выявляются хрипы крепитирующего типа, которые можно услышать при применении аускультативного метода.
При общем анализе крови отмечаются изменения в составе. Уровень лейкоцитов увеличивается, а скорость оседания эритроцитов также повышается. Важно провести анализ газового состава крови. Начальная гипоксемия в артериальной крови постепенно прогрессирует до терминальной гиперкапнии.
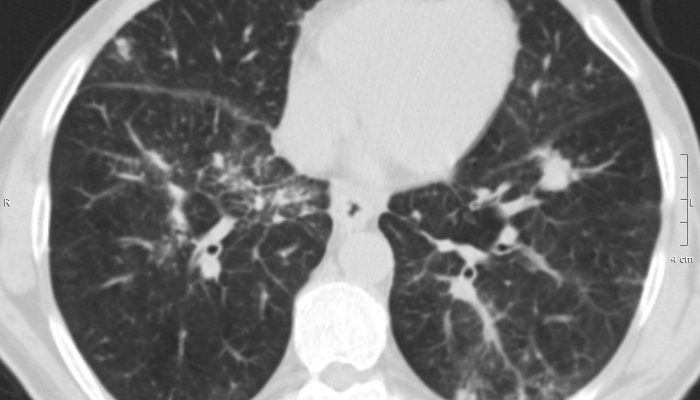
Один из очень полезных и информативных методов исследования – это рентгенография легких и компьютерная томография. Эти методы доступны для всех и не требуют больших затрат. Когда у человека возникают проблемы с легкими, рентген или томография могут выявить некоторые патологические изменения. Можно заметить усиленный рисунок легких, деформацию (тени мелких очагов), а также уменьшение прозрачности легких. При развитии воспаления легочной ткани на снимках врач обнаружит фиброз и разрушение легочной ткани.
При заболевании интерстициума легких также эффективным методом исследования является спирометрия. Применяя этот метод, можно определить резкое снижение функции объема органа. Нарушается вентиляция, что является важным сигналом того, что это ограничительный тип патологии легких. При изменении интерстиции развивается гипертензия легких.
При помощи электрокардиограммы легко обнаружить эту аномалию, вызванную нарушением работы сердца из-за увеличения размеров миокарда правого желудочка.
Итак, чтобы обнаружить интерстициальное заболевание легких, требуются:
- Исследование легких с использованием рентгенографии.
- Регистрация электрокардиограммы для оценки работы сердца.
- Анализ крови в клинической лаборатории.
- Использование бронхоскопа для изучения легочного тракта.
- Специальный анализ крови на содержание газов и кислотно-щелочной баланс.
- Томографическое сканирование легких и органов грудной клетки.
- Получение биопсии из легких для дальнейшего изучения.
Если у вас появятся какие-либо признаки заболевания, важно немедленно обратиться к пульмонологу, который точно определит проблему и назначит соответствующее лечение. При соблюдении всех рекомендаций врача можно достичь хороших результатов.
Причины интерстициальной пневмонии
Многообразие механизмов, которые приводят к развитию интерстициальной пневмонии, затрудняют полное выяснение влияющих факторов. Среди потенциальных причин можно выделить:
— Патогенные микроорганизмы, такие как микоплазмы, хламидии, легионеллы, риккетсии, CMV, герпес-вирус, а также бактерии и иногда грибы кандид и аспергелл, могут вызывать инфекцию. Также возможно поражение паразитом пневмоцистозом.
— Изменения в иммунологическом равновесии с воздействием первичного антигена.
— Вещества, опасные для здоровья из-за своей токсичности и химической активности, которые могут вызвать отравление при вдыхании или контакте с ними.
— Когда вы вдыхаете пыльцу растений, лекарства, домашнюю пыль, пыль с асбестом и кремниевым диоксидом.
— Курение табака является одной из основных и наиболее серьезных проблем, влияющих на развитие патологий.
— При использовании лекарственных средств (включая антибиотики, химиотерапевтические препараты, Амиодарон, и препараты, содержащие золото).
— Возникновение вторичных патологических процессов на фоне уже имеющихся очагов заболевания может быть вызвано различными факторами, такими как системные заболевания соединительной ткани с автоиммунными нарушениями (например, синдром Шегрена), иммунные нарушения (гипо- и гипергаммаглобулинемия), ревматоидный артрит, а также проявления склеродермии.
— Лечение онкологических заболеваний и применение цитостатиков в рамках этой терапии.
— При существенном подавлении функции иммунной системы, например при проведении иммуносупрессивной терапии, или у пациентов с ВИЧ-инфекцией и СПИДом (чаще всего это наблюдается у детей).
— Пневмония, связанная с нарушениями функций печени, которая проявляется в интерстициальной форме.
— Последствия трансплантации после прошедших хирургических операций.
— Если бактерии продолжают размножаться в крови и вызывать гнойные процессы.
— Иногда возникает взаимосвязь с .
Иногда возникают ситуации, когда конкретная и очевидная причина не определяется, в таких случаях можно говорить о заболевании – идиопатическая интерстициальная пневмония.
Как лечить заболевание
Для борьбы с интерстициальной пневмонией, вызванной бактериальной инфекцией, необходимо применить антибактериальную терапию. Основной упор в лечении делается на прием гормональных препаратов, таких как цитостатики и глюкокортикоиды.
Необходимо провести длительное лечение. Минимальная продолжительность приема препарата составляет 3 месяца, иногда она увеличивается до 6 месяцев или даже до нескольких лет. Результаты лечения можно оценить по степени проявления симптомов заболевания.
При развитии интерстициальной пневмонии проводится обследование каждые 3 месяца, чтобы отслеживать силу кашля, уровень одышки и оценить динамику состояния. На рентгенограмме должны отражаться изменения в сторону очищения легких. Если в течение 6 месяцев лечения не наблюдается улучшения, то терапия считается неэффективной.
Для лечения фиброза необходимо применение кислородной терапии. Этот метод обязателен для детей, поскольку у них заболевание прогрессирует быстро. У грудных младенцев проводятся процедуры ингаляции кислородом.
Для эффективного лечения интерстициальной пневмонии необходимо устранить симптомы заболевания. Это включает в себя применение препаратов для снижения температуры, средств от спазмов и препаратов, разжижающих мокроту. Также важным этапом являются процедуры физиотерапии и другие методы общего укрепления организма.

При неправильной постановке диагноза и неподходящем лечении возникает риск возникновения серьезных осложнений у взрослых и детей с интерстициальным воспалением легких, что увеличивает вероятность фатального исхода. Среди наиболее опасных последствий следует выделить:
- склерозирование легочной ткани, вызванное нарушением нормального газообмена и приводящее к необратимому фиброзу;
- недостаточность сердца;
- недостаточность дыхания.
В дополнение к указанным нарушениям, возможно развитие бактериальной инфекции, а на более поздних этапах воспалительный процесс в тканях может привести к возникновению онкологических заболеваний.
Примерно в 75% случаев заражений легких интерстициальной пневмонией происходит клиническое улучшение и стабилизация состояния больного. У 35% пациентов наблюдается выживаемость в течение 10 лет. Почти все случаи лимфоцитарной и криптогенной форм интерстициальной пневмонии имеют благоприятные прогнозы.
Интерстициальная пневмония представляет собой серьезное воспалительное заболевание легких, которое необходимо выявить и лечить немедленно. Недостаток своевременного вмешательства может привести к необратимым ухудшениям здоровья и даже фатальному исходу.
Частые вопросы
Каковы отличительные черты интерстициальной пневмонии?
Интерстициальная пневмония характеризуется воспалением и тканевыми изменениями в интерстициальной ткани легких, что приводит к ухудшению обмена газов в организме. Отличительными чертами являются постепенное развитие симптомов, кашель, одышка, и характерные изменения на рентгенограмме легких.
Как проявляется симптоматика поражения легких при интерстициальной пневмонии?
При интерстициальной пневмонии симптомы могут включать кашель, одышку, утомляемость, боль в груди, а также цианоз (синюшность) кожи из-за недостаточного уровня кислорода в крови. У пациентов также может наблюдаться ухудшение общего состояния, потеря аппетита и похудение.
Каковы методы лечения интерстициальной пневмонии?
Лечение интерстициальной пневмонии включает применение противовоспалительных препаратов, кислородотерапию, реабилитацию и физиотерапию. В некоторых случаях может потребоваться трансплантация легких. Важно начать лечение на ранних стадиях, чтобы предотвратить прогрессирование заболевания и улучшить прогноз для пациента.
Полезные советы
СОВЕТ №1
Интерстициальная пневмония (ИП) характеризуется воспалением и толстеющими изменениями в интерстициальной ткани легких. Раннее обращение к врачу при появлении симптомов, таких как кашель, одышка и общая слабость, позволяет начать лечение на ранних стадиях заболевания.
СОВЕТ №2
Для точного диагноза интерстициальной пневмонии необходимо провести комплексное обследование, включающее в себя рентгенологическое исследование легких, выделение микроорганизмов из биологического материала, а также проведение биопсии легкого ткани.
СОВЕТ №3
Лечение интерстициальной пневмонии включает в себя применение противовоспалительных препаратов, глюкокортикостероидов, антибиотиков, а также кислородотерапию. Важно следовать рекомендациям врача и регулярно проходить контрольные обследования для оценки эффективности лечения.