Осложнения, лечение и профилактика атипичных пневмоний
Раннее выявление и назначение соответствующего лечения атипичных пневмоний помогают предотвратить возникновение осложнений. Среди осложнений атипичных пневмоний могут быть следующие:
- воспаление плевры;
- образование гнойничков в легких;
- скопление гноя в плевре;
- отек легких;
- инфекционный токсический шок;
- распространение инфекции по организму;
- кровянистая инфекция;
- сепсис.
Появление осложнений существенно ухудшает ход заболевания и прогноз выздоровления и жизни ребенка.
Детей с признаками атипичной пневмонии необходимо госпитализировать в стационар. Лечение атипичных пневмоний у детей, вызванных микоплазмами, хламидиями или легионеллами, должно быть своевременным и комплексным. Основным направлением терапии таких пневмоний является разумное применение антибиотиков.
Особенностью таких видов пневмоний заключается в том, что эти возбудители очень сложно выращивать на питательных средах, и, следовательно, определить их чувствительность к антибиотикам.
Антибактериальная терапия атипичных пневмоний включает в себя применение препаратов из группы макролидов (например, Азитромицина, Кларитромицина, Рокситромицина, Спирамицина, Мидекамицина). Если эти антибиотики неэффективны, их заменяют на Ко-Тримоксазол, Доксициклин, Вибрамицин. Неэффективность антибактериальной терапии обычно оценивают через 2-3 дня, если симптомы не уменьшаются.
Параллельно с антибиотикотерапией ребенку назначают:
- кислородотерапию (если есть признаки дыхательной недостаточности);
- препараты для восстановления дренажной функции бронхов (бронхолитики, муколитики, отхаркивающие);
- нормализацию объема циркулирующей крови (дезинтоксикационная и инфузионная терапия);
- симптоматическое лечение (жаропонижающие, болеутоляющие, противокашлевые);
- препараты для лечения легочных и внелегочных осложнений;
- витаминные и иммуномодулирующие средства;
- немедикаментозные методы лечения (физиотерапия, массаж, дыхательная и лечебная гимнастика).
Этот комплекс лечения может быть уменьшен или увеличен в зависимости от степени патологического процесса, возраста ребенка и наличия осложнений.
Для предотвращения развития атипичных пневмоний у детей необходимо своевременно проводить комплекс профилактических мероприятий:
- создание комфортных социально-гигиенических условий для ребенка с самого рождения;
- предотвращение дефицита веса у детей;
- лечение генитальных и экстрагенитальных инфекций у беременных женщин;
- правильное проведение родов у женщин с высоким риском заражения ребенка при родах;
- своевременное лечение острых респираторных заболеваний у детей;
- проведение немедикаментозной профилактики сезонных респираторных заболеваний;
- вакцинация;
- рациональное применение антибиотиков для лечения инфекций у детей;
- изоляция детей раннего возраста от взрослых при инфекционных заболеваниях.
Прогноз при атипичных пневмониях у детей зависит от многих факторов (возраста и зрелости ребенка, вида возбудителя, степени инфекционного поражения, тяжести патологии, исходного состояния, наличия осложнений).
Согласно медицинской статистике, смертность от атипично протекающих пневмоний у детей составляет около 10%.
Внимательность родителей к состоянию здоровья ребенка, своевременное обращение к врачу, отказ от самолечения и строгое следование профилактическим и лечебным рекомендациям врачей снижает вероятность возникновения у ребенка атипичных пневмоний и уменьшает риск развития осложнений.
Причины заболевания
Имейте в виду! Вызывателями атипичной пневмонии у малышей могут быть два типа микроорганизмов: бактерии и вирусы.
К первым относятся микоплазмы, легионеллы и хламидии.
Попадая на поверхность слизистых оболочек дыхательных путей, такие микроорганизмы проникают в клетки эпителиального слоя и альвеол легких, где сосредотачиваются иммунные клетки дыхательной системы.
В результате такого проникновения происходит подавление местного иммунитета, и микрофлора начинает свободно развиваться.
Вирусы действуют аналогичным образом, но при этом они более устойчивы как к медикаментозным препаратам, так и к воздействию естественных защитных механизмов детского организма, поэтому такой тип заболевания тяжелее поддается лечению.
Среди наиболее часто встречающихся вирусов, вызывающих атипичную пневмонию, можно выделить цитомегаловирус, вирусы герпеса, кори, краснухи и гриппа.
Инкубационный период такого заболевания различается в зависимости от возраста пациента, состояния его иммунитета и от конкретного возбудителя. В разных случаях на развитие патологии может уходить от трех до десяти дней.
Симптомы и признаки атипичной пневмонии
Период времени от момента заражения до появления первых симптомов данной патологии, известной как инкубационный период, составляет от 3 до 10 дней. В начале развития болезни наблюдается симптоматика, типичная для обычной простуды. Однако через несколько дней появляются признаки поражения легких, характерные для пневмонии.
У детей симптомы атипичной пневмонии очень похожи на симптомы у взрослых и включают кашель, повышение температуры до 39°C и выше, сильное общее недомогание, головную боль. Больные также могут жаловаться на боль в груди, особенно ночью, потоотделение и одышку. Тяжесть заболевания зависит от состояния иммунной системы пациента и его возраста.
Атипичные пневмонии вызывают различные патогенные микроорганизмы, и каждая форма пневмонии имеет свои особенности.
1. Хламидийная атипичная пневмония. Хламидии, возбудители данной патологии, предпочитают поражать клетки глазных конъюнктив, бронхов и мочеполовой системы человека. Кроме того, эти микроорганизмы могут существовать в организме человека длительное время, не вызывая симптомов.
Частота регистрации случаев хламидийной пневмонии среди населения составляет не более 10% от общего числа случаев воспаления легочной ткани. В начале развития хламидийной атипичной пневмонии симптомы напоминают обычную вирусную инфекцию с преобладанием симптомов фарингита или насморка. Однако через несколько дней состояние больного ухудшается, сопровождаясь повышением температуры до лихорадочных значений, мышечными болями, слабостью, сухим кашлем, одышкой и увеличением лимфатических узлов в области шеи.
Хламидийная пневмония часто имеет продолжительное течение и может привести к развитию аллергических реакций, включая обструктивный бронхит и, в худшем случае, бронхиальную астму.
2. Микоплазменная атипичная пневмония. Эта форма пневмонии протекает более легко по сравнению с другими формами и характеризуется более слабыми симптомами. В начале болезни появляются першение в горле, слабость и сухой кашель. Температура при этой патологии обычно не превышает 38°C и поднимается на вторые сутки. Кашель может длиться длительное время и иметь непродуктивный, приступообразный характер.
Микоплазменная атипичная пневмония может протекать тяжело с высокой температурой, мышечными болями, сильным общим недомоганием и увеличением шейных лимфатических узлов.
3. Легионеллезная атипичная пневмония. Эта форма пневмонии чаще всего встречается у пожилых людей. Возбудителем является бактерия легионелла, которая относится к грамотрицательным аэробам. Часто она обитает в системах кондиционирования воздуха и водоснабжении.
Легионеллезная атипичная пневмония имеет тяжелое течение, сопровождающееся сухим кашлем, высокой температурой и сильным общим недомоганием. В процессе поражаются не только легочная ткань, но и терминальные альвеолы и бронхиолы. Факторы, способствующие развитию пневмонии, включают снижение иммунитета, курение и наличие хронической почечной недостаточности в анамнезе.
4. Вирусная атипичная пневмония, вызываемая коронавирусом, также поражает легочную ткань. Она передается воздушно-капельным путем, но также может быть передана фекально-оральным путем. После окончания инкубационного периода, который длится около 5-7 дней, развивается состояние, клинически схожее с обычной вирусной инфекцией, с высокой температурой, мышечными болями и головной болью. Однако через примерно 5 дней появляется сухой кашель и одышка.
Дальнейшее развитие патологии зависит от иммунного ответа организма: либо пациент выздоравливает, либо его состояние ухудшается, возможно развитие респираторного дистресс-синдрома. Летальность при этой патологии может быть высокой.
Цитомегаловирусная инфекция ЦМВИ.
Возбудитель этого заболевания называется Cytomegalovirus hominis и относится к семейству Herpesviridae. Диаметр вириона составляет 180 нм, а вирус содержит ДНК. Он характеризуется низкой вирулентностью, способностью к пожизненной персистенции, а также имеет выраженное иммунодепрессивное действие. Вирус медленно размножается и оказывает трансформирующее влияние на клетку. При развитии инфекции на культурах фибробластов человека, нормальные клетки превращаются в цитомегалические клетки (размером 25-40 мкм). Внутриядерное включение, отделенное от кариолеммы светлым ободком, придает этим клеткам вид “совиного глаза”.
Человек является резервуаром и источником инфекции. Вирус обнаруживается в крови, цервикальном и вагинальном секретах, сперме, грудном молоке, слюне, моче и кале. Инфекция может передаваться трансплацентарным путем, контактным путем, фекально-оральным путем, аэрогенным путем и через грудное молоко. Также возможна ятрогенная передача через переливание крови и ее компонентов, а также пересадку органов.
Патогенез этого заболевания заключается в том, что вирус в первую очередь проникает в кровь и размножается в лейкоцитах (лимфоциты, моноциты) или персистирует в лимфоидных органах. При развитии иммунодефицита, вирус распространяется с кровотоком по разным органам и выделяется в жидкие среды и экскреты. В пораженных органах развиваются специфические изменения, которые определяют клиническую картину заболевания.
Клиника этого заболевания различается в зависимости от его приобретенной или врожденной формы. Приобретенная форма чаще всего проявляется в виде вялотекущей пневмонии. Врожденная форма всегда имеет генерализованный характер и может поражать различные органы, такие как мозг, печень, слюнные железы, почки и глаза (хориоретинит, катаракта, атрофия зрительного нерва).
По клинико-рентгенологическим данным, пневмония при этом заболевании имеет схожие признаки с пневмониями, вызванными хламидиями или пневмоцистами. Основные симптомы включают тахипноэ, диспноэ, приступообразный кашель и признаки гипоксии.
На рентгенограмме можно обнаружить гипераэрацию и диффузные двухсторонние изменения. В начальной стадии изменения создают мутности фона, а затем инфильтрат становится плотнее, на его фоне видны просветления (воздушная бронхограмма).
Параклинические данные показывают прогрессирующую анемию с ретикулоцитозом, геморрагический синдром, тромбоцитопению и желтуху.
Патологическая анатомия этого заболевания включает цитомегалическую метаморфозу клеток и лимфогистиоцитарную инфильтрацию стромы органов. Чем выше степень иммунодефицита, тем больше цитомегалических клеток и меньше лимфогистиоцитарной инфильтрации. В легких цитомегалической трансформации подвергаются преимущественно клетки системы альвеолярных макрофагов и эпителия альвеол, особенно тех, которые выстилают бронхососудистые футляры, междольковые перегородки и плевральные листки. Цитомегалические клетки также часто обнаруживаются в эпителии респираторных бронхиол, эндотелии капилляров межальвеолярных перегородок и слизистой трахеи и крупных бронхов. Легочный интерстиций также подвергается инфильтрации. Аналогичные изменения наблюдаются в слюнных железах, почках и печени.
Для диагностики этого заболевания можно использовать метод выявления цитомегалических клеток в осадках слюны и мочи. Другие методы включают культивирование вируса на культурах фибробластов, иммуноферментный метод и радиоиммунный метод. Следует помнить, что антитела к этому вирусу могут передаваться трансплацентарно.
Специфическое лечение этого заболевания включает использование аналогов нуклеозидов, таких как циторабин и зовиракс (ацикловир). Также может применяться иммунозаместительная терапия с использованием гамма-глобулина от доноров реконвалесцентов, плацентарного гамма-глобулина и иммуноглобулинов, таких как пентаглобин и сандоглобулин.
Этиология и патогенез заболевания
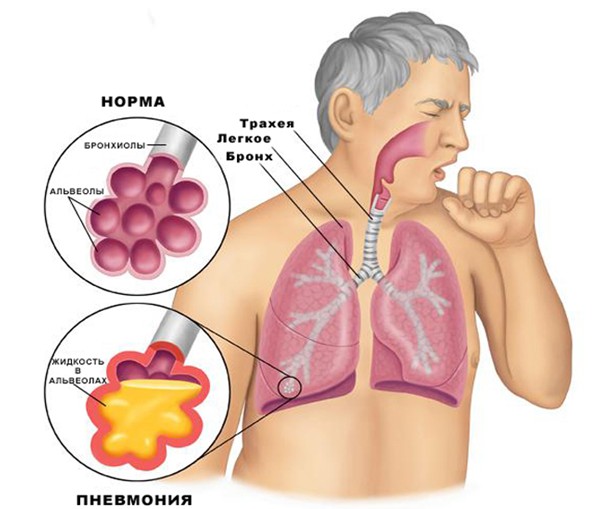
На иллюстрации: схематическое изображение патогенеза (развитие заболевания).
Атипичные пневмонии получили свое название по двум основным причинам:
- Необычное течение. Всем известно, что воспаление легких (сегментарное, крупозное) проявляется высокой температурой, сильным кашлем, отхождением большого количества мокроты, сильной слабостью и апатией, а в тяжелых случаях – нарушением дыхания различной степени. При прослушивании у ребенка будет заметно усложненное дыхание, много влажных мелкопузырчатых хрипов над зоной поражения легкого. Анализ крови больного ребенка покажет классические признаки воспалительного процесса – выраженный лейкоцитоз (нейтрофилия) со сдвигом лейкоцитарной формулы влево (повышение палочкоядерных незрелых форм до десяти процентов и более), повышение СОЭ до 20-30 мм/ч, возможны воспалительные признаки в моче.
На рентгенограмме – признаки консолидации (опеченения) легкого, проявляющиеся однородной тенью. В случае атипичной пневмонии все эти признаки будут значительно сглажены. Да, будет температура, но не очень высокая, до субфебрильных значений (37,0-37,5 градусов по Цельсию, не более), ослабленное дыхание и хрипы также могут быть услышаны, но гораздо менее интенсивно. В общем анализе крови и мочи также будут изменения, но гораздо менее выраженные, чем при типичной пневмонии. На обзорной рентгенограмме легких возможно вообще полное отсутствие каких-либо изменений. Иногда встречается тяжистость корней легких, что является менее характерным признаком для пневмонии.
Необычный возбудитель. В большинстве случаев пневмония вызвана пневмококком, стафилококком, стрептококком, гемофильной инфекцией и некоторыми другими бактериями. В данном же случае, этиологическим фактором (другими словами — микроорганизмом, который привел к развитию заболевания и его проявлению) является, в большинстве случаев, внутриклеточный паразит – хламидии, микоплазма, легионеллы. Кроме того, к атипичным пневмониям относятся пневмонии вирусного происхождения, вызванные вирусом кори, краснухи, гриппа, герпеса опоясывающего, цитомегаловируса. У лиц со сниженным иммунитетом часто наблюдаются пневмонии, вызванные простейшими – пневмоцистная или токсоплазменная пневмония.
Зарегистрированы случаи, когда воспаление легких имело грибковую этиологию (как правило, это были больные в состоянии синдрома приобретенного иммунодефицита в самых крайних стадиях, с очень низким уровнем CD-4 клеток). Учитывая то, что до недавнего времени хламидии, токсоплазмы и легионеллы относили к вирусам, все атипичные пневмонии называли вирусными, что не совсем правильно. Да, у внутриклеточных организмов (хламидий) нет клеточной муреиновой стенки, свойственной бактериям, но у них есть свой белоксинтезирующий аппарат, что исключает их возможность причисления к вирусам и обуславливает необходимость вынесения в отдельную таксономическую группу. Морфологическое строение микроорганизмов обуславливает их устойчивость к ряду антибиотиков. В конечном счете, происхождение воспаления легких определяет иммунный ответ на инфекцию, а он, в свою очередь, влияет на клиническую картину и симптоматику. Так что все очень тесно связано.
Важно отметить, что атипичные пневмонии достаточно редко встречаются.
Алгоритм диагностики и тактики ведения больного
Предположительно, врачи сделали вывод о наличии пневмонии, вызванной инфекцией хламидиями, основываясь на симптомах.
Как вести дальше больного?
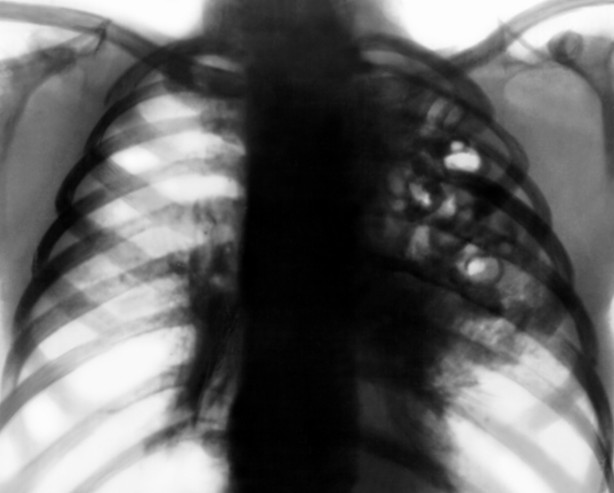
В изображении: рентгеновский снимок атипичной пневмонии с разрушением тканей.
По сути, это все то же самое, что и при классической пневмонии, однако тактика и методы диагностики немного отличаются. Пациент жалуется на сильную головную боль в области лба и глаз, светобоязнь, мышечные боли и чрезмерную слабость. При прослушивании легких звучат очень слабые звуки, можно услышать влажные хрипы и затрудненное дыхание, но они не будут ярко выражены. Из медицинской истории (теоретически) можно узнать, что пациент работает в офисе под нечищенным кондиционером (что увеличивает вероятность заболевания легионеллезом) или занимается уходом за больными животными (что может привести к заражению орнитозом). Также важно уточнить, есть ли у пациента какие-либо хронические воспалительные процессы в организме, так как хламидии, вызывающие заболевания мочеполовой системы, могут быть причиной атипичного воспаления легких (опять же, в теории). Симптомы пневмонии, вызванной хламидиями, могут быть связаны с инфекцией мочеполовой системы – это довольно парадоксально, но факт.
Такая клиническая картина обязательно должна насторожить врача, и он заподозрит атипичный процесс, возможными причинами которого могут быть хламидии или другие нетипичные возбудители.
При малейшем подозрении на такого рода заболевания, независимо от возраста пациента, обязательно показана госпитализация в инфекционное отделение, где больной должен находиться в полностью изолированной палате из-за высокой заразности этих возбудителей. Независимо от выраженности симптомов пневмонии, вызванной хламидиями.
Что касается диагностики атипичной пневмонии, большое значение имеют симптомы пневмонии, вызванной хламидиями, однако, действительно подтвердить эту этиологию возбудителя может только его выявление в посеве. Фактически, вырастить культуры внутриклеточного возбудителя практически невозможно. Подтверждение такого диагноза происходит только через определение антител (иммуноглобулинов класса М к соответствующему возбудителю) в специализированной лаборатории. Однако есть одно но – результаты этого анализа будут готовы только через неделю, а диагноз необходимо поставить и начать соответствующее лечение прямо сейчас. Это приводит к тому, что назначается антибиотикотерапия чисто эмпирически, однако, правила ее назначения немного отличаются от случаев с классической сегментарной или крупозной пневмонией.
Подчеркивается внимание читателя – ключевое значение имеют симптомы пневмонии, вызванной хламидиями, и специфический медицинский анамнез заболевания.
Диагностика атипичной пневмонии
Атипичные виды пневмонии вызывают различные микроорганизмы, для выявления которых в организме человека требуется применение разнообразных микробиологических, иммунологических и бактериологических исследований, а также обязательное рентгенологическое исследование легких.
Важно помнить, что точно поставить диагноз атипичной пневмонии только на основе наличия беспокоящих симптомов у больного, таких как кашель, повышенная температура, боли в грудной клетке, представляется довольно сложной задачей. В таких случаях возможно возникновение подозрений на типичный вариант воспаления легких, и неверный диагноз приведет к неэффективному лечению и затяжному процессу выздоровления.
Основными лабораторными методами, применяемыми при подозрении на любой вид атипичной пневмонии, являются рентгенологическое исследование легких, иммуноферментный анализ, полимеразная цепная реакция, посевы мокроты или смывов из области носоглотки на питательные среды.
Диагностика микоплазменной атипичной пневмонии основывается на возможности выставления верного диагноза, чаще всего при помощи проведения рентгенологического исследования легких, обязательно в двух проекциях. В процессе исследования определяется картина размытых теней слабой или средней интенсивности, развитие сетчатых, петлевидных элементов в процессе изменения сосудистого рисунка. Аускультативно при данной болезни возможно выявление единичных влажных хрипов, ослабление дыхания. Эти изменения начинают проявляться только в середине заболевания, чаще всего ближе к 4-5 суткам.
При подозрении на хламидийную форму атипичной пневмонии важными подтверждающими симптомами являются выслушиваемые влажные, а также нередко и сухие хрипы. На рентгенограммах больного выявляется интерстициальная или мелкоочаговая инфильтрация, как правило, с двух сторон.
Диагностирование атипичной пневмонии, вызванной вирусом, представляет собой сложность, так как на данный момент не существует достоверных тестовых систем, которые могли бы применяться в диагностике данного заболевания. Следовательно, предполагать развитие этой формы можно в случае длительной лихорадки с характерными симптомами поражения легких, а также обострение эпидемиологической обстановки по данной инфекции либо посещение пациентом районов, стран, в которых на данный момент наблюдается распространение этой болезни.
При обследовании больного при вирусной атипичной пневмонии выслушиваются влажные хрипы, ослабление дыхания над участком поражения легочной ткани. При проведении рентгенографии выявляются инфильтрированные участки в области легочных полей. В результатах общего анализа крови при данной патологии определяется снижение числа лимфоцитов и тромбоцитов.
Легионеллезная атипичная пневмония также характеризуется выслушиванием влажных хрипов в легких, но отличительной особенностью является выявление в ходе проведения рентгенологического исследования округлых инфильтратов, которые нередко располагаются в нескольких долях и способны сливаться между собой. Также возможно развитие плеврита с формированием плеврального выпота.
Важным признаком при заболевании легионеллезной атипичной пневмонией является необходимость высевать на питательные среды такой биологический материал, полученный от пациента, как лаважная жидкость, плевральный выпот, трахеальный аспират. Это необходимо потому, что при посеве мокроты или крови даже на определенные среды всегда получается отрицательный результат.
Причины и патогенез атипичных пневмоний у детей
Чаще всего причиной таких пневмоний у детей являются микоплазмы (до 40% случаев у детей до 7 лет и до 25% – в возрасте 7-15 лет). На втором месте среди причин возникновения атипичных воспалений легких находятся хламидии, а на третьем – легионеллы.
Микоплазмы, хламидии и легионеллы – это внутриклеточные микроорганизмы, которые развиваются и размножаются внутри клеток организма. Именно это объясняет различие симптомов атипичных пневмоний от типичных.
Когда слизистые оболочки дыхательных путей заражаются внутриклеточными микроорганизмами, они проникают в эпителиальные клетки и иммунные клетки альвеол (альвеолярные макрофаги). Таким образом, микроорганизмы подавляют местный иммунитет бронхопульмональной системы.
Факторы риска, способствующие возникновению атипичных пневмоний у детей, включают:
- частые острые респираторные инфекции;
- хронические респираторные заболевания;
- обструктивные заболевания дыхательной системы;
- переохлаждение или перегревание;
- родовые травмы;
- иммунодефициты;
- дефицит витаминов;
- недостаточный или избыточный вес ребенка;
- наличие хронических патологий других органов в организме.
Патогенез атипичных воспалений легких зависит от возбудителя, поскольку каждый из них имеет свой уникальный цикл развития.
Микоплазменная атипичная пневмония
Микоплазмы представляют собой микроорганизмы, лишенные собственной клеточной стенки. Их стенка состоит исключительно из цитоплазматической мембраны, которая не способна синтезировать пептиды. Эта особенность микоплазм объясняет их устойчивость к антибиотикам пенициллинового ряда, которые избирательно блокируют синтез пептидогликанов в клеточных стенках микроорганизмов.
Микоплазменная инфекция передается воздушно-капельным путем и попадает в организм ребенка бронхогенным путем от больного или носителя.
Согласно данным некоторых авторов, до 10% детей в организованных коллективах являются носителями микоплазм.
Хламидийная атипичная пневмония
Цикл развития хламидийной пневмонии включает в себя три последовательные стадии:
- Элементарные тельца, которые представляют собой патогенную форму хламидий и способны проникать непосредственно внутрь клетки хозяина;
- Ретикулярные тельца, которые являются неинфекционной формой, но способны размножаться внутри клетки хозяина;
- Промежуточные формы, которые служат транспортной функцией для элементарных телец хламидий.
При попадании на слизистую оболочку хламидии провоцируют эндоцитоз и захватываются клеткой-мишенью хозяина (чаще всего эпителиальной) в виде элементарных телец. Внутри клеток они увеличиваются в размерах и превращаются в ретикулярные тельца. Там они размножаются делением, в конце которого происходит разрушение клетки хозяина и выход микроколоний хламидий из клеток в виде промежуточных форм, которые оседают на следующих клетках организма хозяина.
Цикл повторяется каждые 24-48 часа, что приводит к размножению хламидий в организме.
Хламидии передаются воздушно-капельным или контактным путем от больного человека. В научной литературе есть данные о том, что хламидия пневмонии также может вызывать хронические заболевания органов дыхания, такие как хронические бронхиты, фарингиты и синуситы.
Легионеллезная атипичная пневмония
Легионеллы попадают в организм ребенка из влажной окружающей среды, такой как водоемы, системы кондиционирования и ванные комнаты. Когда легионеллы попадают в легкие, они вызывают быструю реакцию макрофагов альвеол, которые поглощают их.
После того, как макрофаги поглотят легионеллы, они выделяют специальные вещества, называемые цитокины, которые способствуют развитию местной и общей воспалительной реакции в организме. Легионеллы блокируют фагосомальные ферменты внутри клеток макрофагов. Затем легионеллы начинают размножаться внутри макрофагов, в результате чего макрофаги погибают, а микробы выходят наружу, заражая все новые макрофаги.
Какое должно быть питание
Лечение воспаления легких – это комплексная терапия, которая включает многие аспекты и направления. Питание во время лечения – важный фактор для положительной динамики. Ежедневный рацион необходимо корректировать в зависимости от возрастных особенностей, сопутствующих заболеваний, общего состояния.
Для воспаления легких характерно снижение аппетита и отказ от еды.
Поэтому для больного важным является дробное, частое питание, небольшими порциями. Когда основные симптомы снижаются, заболевание начинает отступать, аппетит возрастает и восстанавливается.
В этот период важно учитывать следующие тонкости:
- соблюдение питьевого режима;
- отказ от углеводов для улучшения работы пищеварительной системы;
- употребление жидких супов и каш;
- в приоритете овощи и различные фрукты.
Во время лечения рекомендуется принимать отвары из лечебных трав, которые снимают симптомы и помогают улучшить самочувствие. Правильное, сбалансированное питание позволит быстро справиться со слабостью и недомоганием, позволит победить болезнь.
Атипичная микоплазменная пневмония
Симптомы
Атипичная микоплазменная пневмония встречается примерно в 10-20% случаев всех случаев воспаления легких у детей и подростков, и в 2-3% случаев у взрослых. В детских группах возможны очаговые эпидемические вспышки этого заболевания. Клинически микоплазменная инфекция может проявляться как насморк, трахеит, бронхит или атипичная пневмония.
Обычно течение микоплазменной пневмонии легкое или средней тяжести. После инкубационного периода (3-11 дней) наступает короткий продромальный период (1-2 дня), в течение которого могут беспокоить сухость слизистых верхних дыхательных путей, першение в горле, сухой кашель, головная боль и небольшое недомогание. Клинические проявления атипичной микоплазменной пневмонии включают в себя субфебрильную температуру, которая не поднимается выше 38°С, приступообразный непродуктивный кашель, который может длиться около 2-3 недель. В 20-30% случаев воспаление легких вызванное микоплазмой может быть двусторонним.
В тяжелых случаях атипичная микоплазменная пневмония может сопровождаться высокой лихорадкой, сильной интоксикацией, болями в суставах и мышцах, носовыми кровотечениями, разнообразной сыпью на коже, увеличением шейных лимфоузлов, наличием белка в моче и микрогематурией, увеличением печени и селезенки, дистрофическими изменениями в миокарде. Однако, обычно, по сравнению с бактериальным воспалением, микоплазменная пневмония имеет менее выраженные симптомы. Осложнениями этого заболевания могут быть деформирующий бронхит, бронхиолит, бронхоэктазы, пневмосклероз.
Диагностика
Особенность атипичной пневмонии микоплазменной этиологии заключается в том, что физикальные данные не соответствуют рентгенологическим признакам, и не наблюдается положительного эффекта от антибактериальной терапии пенициллинами или цефалоспоринами. Аускультативные изменения проявляются на 3-5 сутки и характеризуются ослаблением дыхания и минимальным количеством влажных хрипов. Перкуторные изменения над легкими выражены слабо. Диагноз атипичной пневмонии можно поставить только на основании данных рентгенографии легких в 2-х проекциях: при этом наблюдается слабо- или среднеинтенсивная неоднородная инфильтрация легочной ткани («размытые» тени), резкое изменение бронхиального и сосудистого рисунка с появлением диффузных петлевидных и сетчатых элементов. Для точной верификации возбудителя прибегают к лабораторным методам диагностики атипичной пневмонии: бактериологическому посеву мокроты, смывов из носоглотки на питательные среды; ИФА, РСК, радиоиммунному анализу, РИФ, ПЦР.
Лечение
Своевременное и адекватное лечение, направленное на уничтожение возбудителя, способствует быстрому исчезновению клинических проявлений атипичной микоплазменной пневмонии. Однако рентгенологические изменения могут сохраняться в течение длительного времени, до 4-6 недель. Для лечения атипичной пневмонии, вызванной микоплазмой, применяются макролиды (азитромицин, эритромицин), линкозамины (клиндамицин) в основном курсе не менее 7 дней, а затем еще 2 дня после исчезновения симптомов. Также проводится симптоматическое лечение (жаропонижающее, муколитическое, бронхолитическое), при бронхиолите могут быть назначены глюкокортикостероиды.
Частые вопросы
Какие симптомы могут указывать на атипичную пневмонию у детей?
Атипичная пневмония у детей может проявляться симптомами, такими как высокая температура, сухой кашель, затрудненное дыхание, утомляемость, а также боли в грудной клетке.
Как проводится диагностика атипичной пневмонии у детей?
Для диагностики атипичной пневмонии у детей могут быть проведены различные исследования, включая рентгенографию грудной клетки, анализ мокроты, кровные тесты и другие методы, чтобы выявить возбудителя и определить степень воспаления легких.
Каковы методы лечения атипичной пневмонии у детей?
Лечение атипичной пневмонии у детей может включать прием антибиотиков, противовирусных препаратов, противокашлевых средств, а также соблюдение постельного режима, обильное питье и другие меры поддерживающей терапии.
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы, отличающие атипичную пневмонию от обычной, такие как высокая температура, сухой кашель, слабость, потеря аппетита, боли в животе. При наличии этих симптомов обязательно обратитесь к врачу для диагностики.
СОВЕТ №2
При подтверждении диагноза атипичной пневмонии у детей, врач может назначить антибиотики, такие как азитромицин или кларитромицин. Важно следовать рекомендациям врача и завершить полный курс лечения, даже если симптомы улучшились.
СОВЕТ №3
Обеспечьте ребенку полноценный отдых, умеренную физическую активность, правильное питание и обильное питье для ускорения выздоровления. Также важно избегать контакта с другими детьми, чтобы предотвратить распространение инфекции.