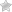Резекция тонкой кишки – сложная операция, при которой удаляется часть органа, что может привести к нарушениям пищеварительной системы. Часто после такой операции пациенты страдают от истощения, даже если удален только небольшой участок. Однако есть случаи полного восстановления после значительной резекции, а также случаи смерти от истощения при удалении участка менее 2 м. Точно предсказать исход невозможно, так как длина кишки у каждого человека разная, поэтому резекция более 150 см считается опасной. Процедура резекции выглядит следующим образом. После большой резекции пациенты испытывают понос в первые сутки, который со временем исчезает. Иногда процесс переваривания пищи полностью восстанавливается, но иногда этого не происходит, и неприятный симптом возвращается при отклонении от диеты. После операции пациенты часто становятся нетрудоспособными. Диета таких пациентов состоит из белка, подходящих углеводов и исключения жиров. Продолжительность жизни таких пациентов обычно короткая.
Причины резекции
Резекция тонкой кишки проводится только в крайних случаях, когда другие методы лечения не дают результатов. Это может быть вызвано травмой брюшной полости, непроходимостью кишки, болезнью Крона, наличием полипов, кровотечениями или опухолями. Обычно резекцию назначают как экстренное вмешательство, реже – как плановое.
Подготовка к резекции тонкой кишки
Методы диагностики, такие как ЭКГ и КТ, используются для определения лечения. Перед тем как назначить резекцию пациенту, врач проводит осмотр, собирает анамнез, направляет на лабораторные исследования крови и мочи, а также на рентген живота и грудной клетки. В некоторых случаях может быть назначена магнитно-резонансная томография и печеночные пробы. Кроме того, пациент может быть отправлен на КТ. Все эти обследования помогают врачу более точно определить проблемы кишечника и подготовиться к процедуре резекции. Пациенту могут быть даны рекомендации по подготовке, включая запрет на прием определенных медикаментов, рекомендации по употреблению антибиотиков и исключение пищи с высоким содержанием клетчатки за 7 дней до процедуры. Также может быть назначена клизма, слабительные препараты или специальная диета для очищения кишечника. За 8 часов до операции пациенту запрещено есть и пить.
Анестезия
Для выполнения резекции используется общий наркоз, который позволяет полностью усыпить пациента и обезболить процедуру.
Вернуться к содержанию
Методика проведения операции
Метод резекции тонкой кишки может быть выполнен двумя способами: открытым методом, при котором полость живота полностью разрезается, и лапароскопическим хирургическим вмешательством, при котором делается несколько небольших надрезов, через которые вводятся инструменты, свет и камеры.
Лапароскопия является более современным видом хирургического вмешательства. Она имеет ряд преимуществ, таких как отсутствие большого шрама, меньшая вероятность инфекций, более короткий послеоперационный период и более быстрое и менее болезненное восстановление.
Процедура резекции тонкой кишки включает несколько этапов. Сначала пациенту вводится общий наркоз и подключается к инфузии с успокоительными средствами. Затем в живот вводится игла, через которую впускается углекислый газ, чтобы раздуть брюшную полость и облегчить проведение процедуры.
Далее делается несколько небольших разрезов в животе, через которые вводятся лапароскоп и необходимые инструменты. Затем удаляется больной участок тонкой кишки, а два образовавшихся конца либо сшиваются, либо соединяются скобами. Места разрезов смазывают йодонатом.
Иногда может потребоваться полное зашивание органа или создание стомы, при которой часть кишки выводится наружу и прикрепляется калоприемник. После этого проводится дополнительное вмешательство и все зашивается.
По окончании процедуры инструменты извлекаются, углекислый газ откачивается, разрезы зашиваются и накладывается повязка. Процедура резекции тонкой кишки занимает до 3 часов, и иногда хирург может принять решение перейти к классической операции во время лапароскопии.
Классическое оперативное вмешательство с анастомозом «конец в конец»
Метод “конец-в-конец” представляет собой следующий процесс.
Этапы процедуры включают в себя:
- Пациент помещается на спину и подвергается наркозу.
- В желудок вводится зонд.
- Делается разрез в животе (при этом избегается задевание пупка) и проводится вскрытие.
- Хирург принимает решение о необходимости проведения обходного анастомоза или резекции.
- Участок, который будет удален, подготавливается к этому.
- Разрезы делаются максимально близко к повреждению тонкого кишечника и сосудам, предпочтительно по косой линии.
- Мелкие сосуды связываются ниткой.
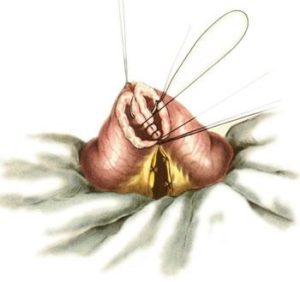
- Для проведения анастомоза нездоровая кишка отводится в сторону. Швы делаются дискантовой нитью методом Ламбера, что позволяет снизить напряжение в месте разреза.
Вернуться к оглавлению.
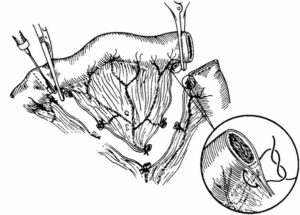
Резекция тонкой кишки с анастомозом «Бок в бок»
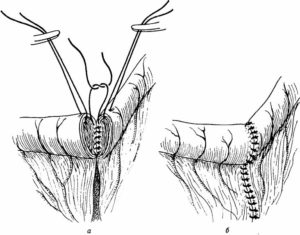
После разделения кишки, ее концы соединяются с помощью непрерывного шва, который проходит через зажимы. После удаления зажима, швы тщательно затягиваются, чтобы предотвратить кровотечение и закрыть просвет. Важно следить за нормальным кровотоком, поэтому крайний шов вытягивает край брыжейки. Стенки кишки разрезают ножом и затем разделяют ножницами. Брыжейка закрепляется узловыми шелковыми швами.
Вернуться к содержанию
Послеоперационный период
Послеоперационный уход в больнице включает следующие меры:
- Внутривенное введение раствора лактата Ренгера для поддержания уровня жидкости в организме.
- Пациенту предоставляются необходимые антибиотики.
- Перед процедурой пациенту устанавливают катетер для выведения мочи.
- Производится декомпрессия желудка путем отсасывания жидкости, чтобы тонкая кишка могла нормально функционировать.
После выписки из больницы каждый из следующих пунктов должен быть обсужден с врачом:
- Физическая активность.
- Обычный режим и образ жизни.
- Вождение автомобиля.
- Принятие душа или ванны (швы необходимо избегать контакта с водой вначале).
- Выполнение специальных упражнений для предотвращения тромбоза ног.
Возвращение к обычному рациону питания рекомендуется не ранее, чем через 24 недели после операции.
При нахождении дома необходимо следить за следующими симптомами:
- Расхождение швов или скоб.
- Повышение температуры тела.
- Появление покраснений, отечности или выделений со шва.
- Проблемы с пищеварением, такие как запор или понос.
- Непрекращающиеся боли в животе.
- Постоянная тошнота или рвотные позывы, несмотря на принимаемые лекарства в течение 2 суток.
- Ректальное кровотечение.
- Кашель или болезненные ощущения в грудной клетке.
- Частые мочеиспускания или наличие крови в моче.
- Общее недомогание.
В случае появления любого из указанных выше симптомов, необходимо немедленно обратиться к врачу.