Медицинские специалисты рекомендуют принимать меры для предотвращения обострения хронического панкреатита, чтобы избежать необходимости лечения. Важно изучить основные причины острого воспаления поджелудочной железы и по возможности избегать их. Хотя большинство случаев обострения болезни не требуют хирургического вмешательства, но игнорирование консервативного лечения может привести к серьезным осложнениям, таким как проблемы с пищеварением и усвоением питательных веществ. Соблюдение предписаний врача является важным для предотвращения обострений хронического панкреатита.
Почему обостряется недуг?
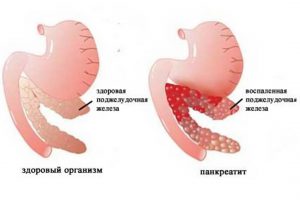
Хронический панкреатит – это прогрессирующий воспалительный процесс в поджелудочной железе, который постепенно приводит к зарастанию органа тканью, неспособной полностью выполнять свои функции. Это заболевание может возникать как у взрослых, так и у детей. Поджелудочная железа может обостриться по ряду причин, включая чрезмерное употребление алкоголя, склонность к перееданию, курение, дисфункцию желчевыводящих путей, лишний вес, регулярные стрессы, злоупотребление жирной пищей и инфекционные заболевания.
Код болезни по МКБ 10
Международная классификация болезней 10-го пересмотра (МКБ-10) играет важную роль в медицине, поскольку она облегчает обмен опытом в области лечения и диагностики между специалистами разных стран. Вот коды, относящиеся к хроническому панкреатиту по МКБ-10:
- К86.0 – алкогольный хронический панкреатит.
- К86.1 – другие формы хронического панкреатита (инфекционный, рецидивирующий и неустановленной этиологии).
Вернуться к оглавлению.
Основные симптомы
Хронический панкреатит в стадии обострения проявляется через сильные болевые ощущения в левой части тела. Если весь орган поражен, боль может распространяться в поясницу, лопатку или спину. Основные симптомы хронического панкреатита включают отечность поджелудочной, боль в левой части живота, скопление жидкости в брюшной полости и болевые ощущения в желудке. В дополнение к этим симптомам, признаки обострения панкреатита могут включать повышенную температуру тела, рвоту, подташнивание, понос, синюшность кожи, жжение в пищеводе, снижение аппетита и метеоризм.
Сколько длится приступ?
Длительность фазы обострения панкреатита может варьироваться. Во время обострения хронического панкреатита пациенты могут испытывать сильные боли и значительное ухудшение своего состояния. Однако у некоторых пациентов болевые ощущения могут быть менее интенсивными, но вместо этого они могут страдать от других симптомов, таких как потеря аппетита, повышенная температура, рвота, понос и т. д. Однако точная длительность острой фазы не может быть определена, так как она зависит от множества факторов, таких как причины развития патологии и наличие сопутствующих заболеваний. В среднем, обострение панкреатита может длиться от 1 до 2 часов и более суток.
Как протекает острый период?
Хроническая форма панкреатита продолжается на протяжении всей жизни и не поддается никакому лечению. Иногда происходят обострения, но их частота варьируется у разных пациентов. Соблюдение здорового образа жизни и рекомендуемой диеты существенно снижает вероятность обострения панкреатита. Однако, если пациенты игнорируют профилактические меры и продолжают вести прежний образ жизни, заболевание прогрессирует и приводит к тяжелой стадии острого панкреатита. В таких случаях состояние пациента значительно ухудшается, появляются симптомы коллапса и токсического шока. Признаки коллапса включают:
- недостаток кислорода;
- резкое падение артериального давления;
- общая слабость;
- снижение температуры тела;
- головокружение;
- холодный пот;
- бледность кожи.
Диагностика
Для определения заболевания поджелудочной железы перед началом лечения обострения воспалительного процесса необходимо провести диагностическое обследование. Для получения точного диагноза специалисту потребуются результаты следующих исследований и анализов: рентген, анализы мочи для определения наличия амилазы, анализ кала на наличие непереваренной клетчатки, анализы крови (общий клинический анализ и биохимический анализ) для определения повышения лейкоцитов, СОЭ и уровня ферментов, ультразвуковое исследование для измерения размеров частей железы, и компьютерная томография для определения степени фиброза.
Лечение состояния
При возникновении болей в поджелудочной железе при хроническом панкреатите, первым делом следует понять, что это указывает на обострение заболевания. Как уже упоминалось ранее, хронический панкреатит невозможно полностью вылечить, поэтому лечение направлено на снятие боли, нормализацию работы поджелудочной железы и предотвращение возможных осложнений. Обострение хронического панкреатита можно облегчить с помощью народных средств, лекарств и специальной диеты.
В случае обострения панкреатита, больному необходимо сразу начать голодание, чтобы снизить активность ферментов и уменьшить интенсивность боли. Многих пациентов интересует, как долго нужно голодать. Специалисты рекомендуют голодать в течение трех дней, при этом разрешается пить только воду. Важно также принимать медикаменты во время голодания.
Вернуться к оглавлению
Общие правила
Приступ хронического панкреатита требует медицинской помощи, а до приезда врача необходимо обеспечить покой и комфорт больному. Лечение обострения панкреатита у взрослых и детей должно проводиться под наблюдением врачей с самого начала. Первая помощь, по мнению медиков, может только навредить и затруднить диагностику заболевания. Однако, если возникло обострение панкреатита и невозможно сразу обратиться к врачу, необходимо знать, как правильно оказать помощь:
- Обеспечить больному полный покой.
- Давать по 50 мл воды каждые 30 минут.
- Не давать пострадавшему ферментосодержащие препараты до приезда врача.
- Для снятия боли можно дать 0,8 мг “Но-шпы”.
- Поставить больного так, чтобы его туловище было наклонено вперед.
Прием препаратов
Обострение хронического панкреатита требует приема препаратов, которые помогут справиться с симптомами и восстановить работу поджелудочной железы. Для устранения рвоты и тошноты можно использовать такие препараты, как “Смекта”, “Хофитол”, “Энтерофурил” и другие. Для снижения высокой температуры рекомендуется принимать жаропонижающие препараты, такие как “Парацетамол”, “Ибупрофен”, “Аспирин”. Основное лечение обострения хронического панкреатита включает прием препаратов с ферментами. Однако их следует принимать только после улучшения состояния пациента и снятия ярко выраженных симптомов. К ферментосодержащим препаратам относятся “Панкреатин”, “Папаверин”, “Мезим”, “Креон”, “Фестал”. Для облегчения боли у взрослых могут использоваться такие препараты, как “Атропин”, “Кеторолак”, “Но-шпа”, “Трамадол” и “Меперидин”. Также можно снять боль путем подавления панкреатической секреции с помощью прокинетиков.
Народные средства
Нетрадиционная медицина может быть полезной дополнительной терапией к медикаментозному лечению. Для лечения описываемого заболевания и снятия сопутствующих болей можно использовать народные средства, такие как отвары и настои с желчегонным действием. Однако следует помнить, что большинство рецептов народных лекарств предназначены для взрослых и использование их в исходном виде для детей может быть опасным.
Представители альтернативной медицины рекомендуют следующие настои при панкреатите:
- Смешайте по 10 г чистотела, горца, фиалки, кукурузных рыльцев и корневища одуванчика, а также плоды аниса. Залейте смесь ½ л закипевшей воды и оставьте на 4 минуты. Затем процедите и принимайте трижды в сутки перед едой.
- Подготовьте 10 г ромашковых соцветий, 30 г мяты и 20 г бессмертника. Приготовьте настой по предыдущему рецепту и употребляйте после еды в течение месяца.
Диета
Во время лечения обострения панкреатита необходимо придерживаться специальной диеты. После полного голодания можно начинать питаться через 2-3 дня. Лечебная диета предполагает исключение из рациона жирной, жареной пищи, алкоголя, консервов, копченостей, маринадов и сладостей. В рационе пациента с панкреатитом должны преобладать молочные продукты, рыба и нежирное мясо, приготовленные на пару или вареные. Введение новых продуктов следует осуществлять постепенно, наблюдая за реакцией поджелудочной железы.
Если не помогает терапия?
Если после двухнедельного курса лечения не происходит улучшения состояния, врачи могут рекомендовать хирургическое вмешательство. Операция может быть необходима раньше, если у пациента есть осложнения панкреатита. Во время операции удаляется некротический участок органа и проводится санация брюшной полости.
Что делать при профилактике обострения хронического панкреатита?
Врачи рекомендуют принимать профилактические меры, чтобы избежать острой формы хронического панкреатита. Важно отказаться от вредных привычек, регулярно посещать врача и избегать самолечения. Кроме того, следует придерживаться сбалансированного питания, избегать переедания и уменьшить количество углеводов и жиров в рационе.