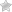Портальная гипертензия возникает из-за нарушения регуляции кровяного давления в воротной венозной системе, что приводит к ее прогрессированию.
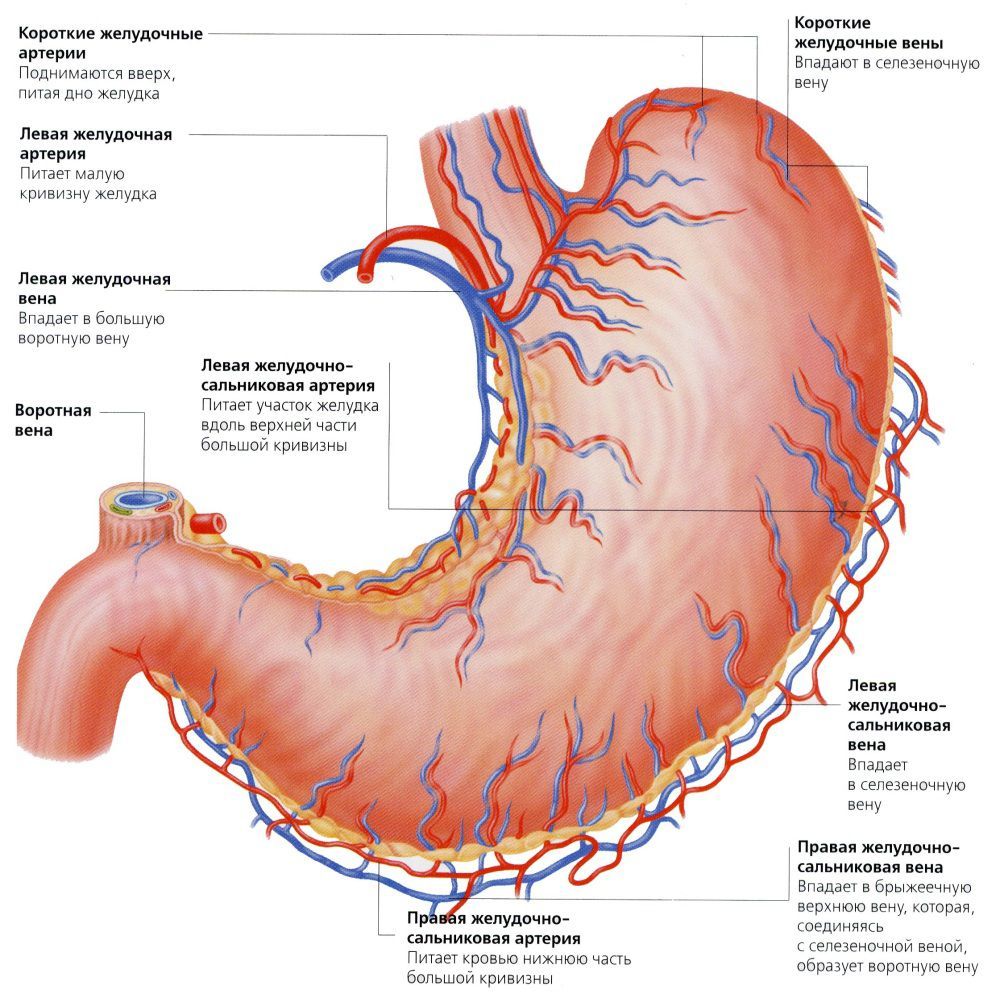
Этот сегмент венозной системы получил свое название из-за своего местоположения – точки впадения венозного ствола в печеночные ворота.
Заболевание может возникнуть из-за нарушения работы органов, вызванного воспалением или длительным заболеванием, но не является отдельной болезнью.
Если проблема остается без лечения, это может привести к ухудшению других аспектов работы человеческого организма.
Что представляет собой портальная гипертензия
Портальная гипертензия представляет собой болезненное состояние, которое характеризуется увеличенным давлением внутри воротной вены. Это состояние обусловлено нарушением кровотока в портальных сосудах, венозном стволе печени и нижней полой вене. Сопутствующими проявлениями этого состояния являются варикозное расширение пищевода и желудка.
Также могут возникнуть изменения в работе мозга вследствие нарушений функций печени или кровотечения в желудочно-кишечном тракте.
При рассмотрении расположения венозного блока можно выделить следующее:
- гипертензия до печени;
- гипертензия внутри печени;
- гипертензия после печени;
- гипертензия, сочетающая в себе несколько типов.
Патология предпеченочного кровотока возникает из-за нарушений циркуляции крови внутри портальной и селезеночной вен после образования тромбов, стенозов, сдавливания и других проблем.
Форма внутри печени разделяется на пресинусоидальную, синусоидальную и постсинусоидальную формы.
Первый признак проявляется, когда возникают препятствия для свободного потока крови внутри печени перед мелкими кровеносными сосудами. Это может произойти при наличии саркоидоза, неоплазии, шистосомоза, альвеококкоза, цирроза или поликистоза.
Другой сункт расположен внутри самой печени и проявляется в следующих случаях:
- патологические новообразования;
- воспалительные заболевания, вызванные вирусами;
- патологическое увеличение плотной ткани с сопутствующим болевым синдромом.
Третий тип диагностируется за пределами сосудистых каналов печени и обычно возникает при алкогольной патологии печени или фиброзах. Он может развиваться на фоне патологического увеличения плотной ткани и окклюзивного заболевания вен печени.
Постпеченочная форма заболевания может возникнуть из-за синдрома Бадда-Киари или конструктивного перикардита. Также причинами могут быть закупорка и сдавливание нижней полой венозной системы и так далее.
При нормальной работе организма около 1,5 литра крови проходит через воротной венозный ствол под давлением от 4 до 7 мм ртутного столба. Если давление в воротной вене повышается до 12-20 мм, кровь обходит печень и напрямую поступает в портокавальные анастамозы.
Медицинская аномалия воротной вены (КД) имеет 4 этапа развития. Начальная стадия, или первая степень, характеризуется легкими симптомами. Умеренная стадия, или вторая степень, сопровождается расширением венозного ствола пищевода без образования водянки. Тяжелая стадия, или четвертая степень, сопровождается кровотечением из венозного ствола с образованием варикоза в пищеводе или прямой кишке, перитонитом и нарушением функций печени.
Признаки и симптоматика
Источником повышенного КД в воротной вене является повреждение ткани печени. Это состояние возникает из-за:
- острого гепатита, вирусной инфекции или лекарственной терапии;
- цирроза печени;
- злокачественной опухоли и других аналогичных заболеваний.
Возможно возникновение заболевания из-за наличия длительных патологических нарушений:
- с задержкой желчи внутри печени или вне ее;
- первичное или вторичное увеличение плотной ткани с образованием болезненных очагов;
- новообразование в желчном протоке или холедохе;
- воспаление стенки желчного пузыря, вызванное наличием камней;
- злокачественная опухоль поджелудочной железы;
- неправильное соединение желчных протоков во время операции.
Токсины имеют серьезное воздействие на развитие заболевания, что приводит к поражению однородной слабоэхогенной ткани печени. Неестественное давление в воротном отделе может возникнуть в следующих случаях:
- природного закрытия естественных отверстий в организме;
- блокировки кровеносных сосудов;
- сужения полости анатомических структур;
- образования опухолей в портальной вене;
- загрязнения венозного ствола при заболевании Бадда-Киари;
- ограничительной кардиомиопатии.
Лечебные меры при необычном повышенном давлении в воротной венозной системе различаются в зависимости от причины заболевания, вызвавшей аномальное давление крови в воротном венозном стволе.
Признаки возникновения необычной ситуации включают в себя:
- внезапное значительное увеличение размеров селезенки;
- расширение вен желудочно-кишечного тракта;
- потеря крови из сосудов пищевода или желудка;
- асцитический синдром.
При возникновении высокого КД воротной системы у человека возникают кожные проявления в виде сосудистых звездочек, а анализ крови покажет уменьшенное количество лейкоцитов и тромбоцитов.
Печеночный недуг протекает в юном возрасте без осложнений.
Причины развития
При обследовании этого заболевания можно заметить, что у некоторых пациентов воротная вена замещается маленькими увеличенными венами, что медицински называется каверномой.
Часто этот синдром проявляется кровотечениями в желудочно-кишечном тракте или увеличением селезенки.
Местоположение нарушений внутри печени определяется наличием цирроза печени и прогрессирует в зависимости от скорости развития цирротических изменений и степени компенсации нарушенной функции органа.
Истечение крови из желудка – это серьезное осложнение заболевания, которое возникает внезапно. Потеря крови начинается без каких-либо признаков болевых ощущений или даже небольшого дискомфорта. Может возникнуть внезапная кровавая рвота, содержащая только кровь и имеющая коричневый оттенок. Также появляется стул с небольшим количеством крови.
При поражении печени аномальное коагуляционное время обнаруживается при наличии заболевания Бадда-Киари. Воспалительный процесс заболевания вызывает острые сильные боли.
Если у пациента ранее отмечались кровотечения и появился желтый оттенок кожи на животе, а живот стал вздутым, это может свидетельствовать о запущенном циррозе. В такой ситуации практически невозможно оказать помощь ни хирургическим, ни медикаментозным путем.
Врачебная диагностика портальной гипертензии
Для выявления признаков заболевания необходимо провести тщательный осмотр пациента. Особое внимание следует уделить следующим аспектам:
- размер вен в области живота;
- в районе пупка.
Необходимо провести осмотр:
- оттенок кожи;
- состояние глазных белков;
- цвет слизистой оболочки;
- появление сосудистых “звездочек”.
Необходимо выполнить ощупывание печени и селезенки. При нормальном состоянии эти органы не должны быть увеличены и не ощущаются при пальпации.
Обязательно выполняются следующие лабораторные исследования:
- полное исследование эритроцитов;
- анализ мочи;
- тест на свертываемость крови;
- химический анализ венозной крови;
- проверка на наличие гепатита;
- определение уровня иммунитета к иммуноглобулинам A, M, G.
С целью улучшения точности проводимого обследования используется рентген, в частности:
- проверка состояния системы воротного венозного ствола с использованием контрастного вещества;
- ангиографическое исследование полого венозного ствола и мезентериальных капилляров;
- селективная артериография чревного ствола для детального изучения;
- контрастная оценка состояния сосудов портального венозного ствола.
Информация, получаемая из анализа, помогает определить, насколько кровоток внутри портальной вены заблокирован, и помогает оценить вероятность необходимости проведения анастомозов.
Для оценки эффективности прохождения крови через печень используется метод сцинтиграфии этого органа.
Исследования ультразвуковой диагностики показывают увеличение следующих органов:
- органа селезенки;
- печени;
- наличие жидкости вне капилляров и внутренних органов брюшной полости.
Исследование кровеносных сосудов печени с помощью допплерометрии отображает размер венозного ствола:
- орган, который собирает кровь из непарных органов;
- верхняя часть ствола;
- отдел кишечника в нижней части брюшной полости;
- отдел селезенки.
Дополнительные исследования:
- Для определения высокого КД в портальной вене часто проводят спленоманометрию через кожу.
- Проведение эзофагоскопии является обязательным, поскольку она позволяет выявить варикоз пищеводных вен.
- Информативным методом определения гипертензии внутри пищевода является фиброгастродуоденоскопия.
- Ректороманоскопия проводится для выявления патологий в венах прямой кишки.
- При выявлении противопоказаний к проведению других процедур часто назначается рентгенография ЖКТ.
Если невозможно использовать вышеупомянутые методы диагностики или они не дают достаточной информации, то врачи могут провести печеночную биопсию или лапароскопию для установления диагноза.
Чем раньше правильное лечение заболевания будет назначено, тем выше вероятность успешного выздоровления без осложнений.
Лечение
Лечение больного обязательно включает в себя:
- выполнение перевязки печеночной артерии или проведение склеротерапии телеангиэктазии печени, а также прием Пропранолола дважды в сутки в диапазоне дозировки от 20 до 180 миллиграмм;
- в случае открытой кровопотери пациенту назначается Терлипрессин внутривенно в дозе 1 миллиграмма с повторением каждые 4 часа;
- для прекращения частых кровотечений используется внутривенное введение Соматостатина в дозе 250 миллиграмм, повторяемое через 4 часа через капельницу и поддерживаемое в течение 4 дней.
Если у пациента обнаруживается асцит, этот метод лечения не используется.
Нельзя вылечить медикаментозно запущенное состояние при неестественном КД в портальной вене. Лечение такой стадии заболевания осуществляется путем инвазивной или хирургической манипуляции:
- Эндоскопическая склеротерапия – это метод лечения, который пользуется большой популярностью. Для этой процедуры используется томпонада с применением препарата Соматостатин. Склерозант вводится внутривенно с целью склеивания вены, что приводит к ее закупорке и отмиранию.
- Тампонада пищевода выполняется путем введения зонда Блейкмора в желудок. Затем производится нагнетание воздуха, в результате чего нижняя часть пищевода плотно прижимается к желудочной вене.
- Эндоскопическая повязка накладывается на желудок и вены, пораженные варикозом. Это помогает остановить кровотечение и предотвратить образование новых варикозных вен.
- Плановая операция. Во время хирургического вмешательства у пациента удаляется часть печени или вены, что предотвращает кровотечение.
- Печеночная трансплантация – это радикальный метод лечения, который назначается в случае осложнений, таких как частые кровотечения или цирроз печени.
Пациенту необходимо следовать специальному рациону, который поможет поддерживать баланс воды и солей в организме. Рекомендуется избегать следующих продуктов:
- питание с повышенным содержанием жиров;
- плотные напитки;
- продукцию с копчением;
- пряную пищу;
- продукты, замоченные в маринаде;
- напитки на основе кофе и чая;
- алкогольные напитки;
- сладости из шоколада;
- выпечку;
- консервированную пищу;
- молочные продукты с повышенным содержанием жира.
Соблюдение умеренного рациона также способствует общему улучшению физического состояния и получению необходимого количества природных витаминов.
Профилактика и рекомендации
Соблюдение профилактических мер поможет предотвратить возникновение осложнений заболевания.
Следуя определенному образу жизни, человек может предотвратить развитие гипертензии:
- важно обеспечить сбалансированное питание, исключив вредные продукты;
- проводить регулярные прогулки и вести активный образ жизни;
- регулярно заниматься спортом;
- полностью отказаться от употребления алкоголя;
- желательно избавиться от привычки курить;
- улучшить бытовые условия проживания;
- вовремя делать противовирусные прививки;
- проводить регулярную влажную уборку жилых помещений.
Если болезнь уже проявилась, то рекомендуется:
- регулярно проходить медицинские осмотры;
- не упускать прием назначенных препаратов;
- сдавать кровь на анализ с определенной периодичностью;
- проходить коагулограмму в соответствии с рекомендациями;
- раз в полгода проходить ФГДС (фиброгастродуоденоскопию);
- ежегодно проходить РРС (ректороманоскопию).
Предупредить недуг легче, чем излечить его. Но если болезнь уже дала о себе знать, не следует откладывать поход к врачу. Чем раньше будет проведена медицинская диагностика, тем быстрее и точнее будет поставлен правильный диагноз и назначено соответствующее лечение.
Частые вопросы
Какие методы лечения синдрома портальной гипертензии существуют?
Лечение синдрома портальной гипертензии может включать медикаментозную терапию, эндоскопические процедуры, хирургическое вмешательство или трансплантацию печени, в зависимости от степени и причины портальной гипертензии.
Какие меры можно принять для профилактики синдрома портальной гипертензии?
Профилактика синдрома портальной гипертензии включает в себя контроль алкогольного и наркотического потребления, лечение заболеваний печени, поддержание здорового образа жизни, включая правильное питание и физическую активность.
Полезные советы
СОВЕТ №1
При синдроме портальной гипертензии важно следить за питанием, исключая из рациона острые, жареные, жирные и копченые блюда, а также ограничивая потребление соли. Рекомендуется употреблять больше свежих фруктов, овощей, зелени, нежирных молочных продуктов и белковой пищи.
СОВЕТ №2
Важной частью лечения синдрома портальной гипертензии является прием лекарств, направленных на снижение давления в портальной вене. Назначение и дозировку лекарств следует обсудить с врачом, так как они могут различаться в зависимости от индивидуальных особенностей пациента.
СОВЕТ №3
Для профилактики синдрома портальной гипертензии важно вести здоровый образ жизни, включающий в себя регулярные физические упражнения, отказ от вредных привычек (курение, употребление алкоголя), контроль за весом и регулярные медицинские осмотры для своевременного выявления возможных проблем.