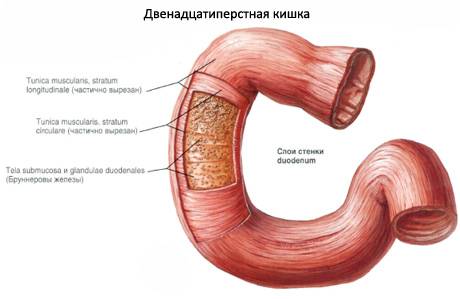
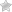Повреждения двенадцатиперстной кишки, такие как закрытые травмы, разрывы, ушибы или ранения, являются редкими случаями. Часто эта часть кишки повреждается вместе с травмой близлежащих тканей и органов брюшной полости. Это происходит из-за ее небольших размеров, глубокого расположения и защиты со стороны мышц и передних органов, а также позвоночника. Патология усложняется из-за плотности дна кишки и ограниченности ее подвижности. Повреждения двенадцатиперстной кишки представляют серьезную угрозу для здоровья.
Причины
Травмы живота могут возникнуть из-за различных причин, включая прямые удары в переднюю стенку живота, сдавливание тела или падение с высоты. Другие причины включают травмы, полученные в результате ДТП или ж/д аварии, такие как столкновение, переезд или удар в салоне автомобиля. Колото-резаные ранения, огнестрельные пулевые и дробовые ранения также могут привести к травмам живота. Некоторые травмы могут быть вызваны медицинскими процедурами, такими как рентгеноэндоскопия большого дуоденального соска, например, при эндопапиллосфинктеротомии.
Признаки
Повреждения 12-перстной кишки являются редкими и трудно диагностируемыми видами травм. Эти повреждения сопровождаются серьезными осложнениями и возможными диагностическими ошибками, что приводит к высокой смертности. Симптомы изолированных травм кишки зависят от места повреждения. Если разрывается отросток, появляются признаки “острого живота”. Повреждение забрюшинной части дуоденальной кишки затрудняет диагностику из-за неопределенности локализации и силы боли. Появляется боль, которая чаще всего ощущается справа, под ребрами, у поясницы, и напоминает боль в почке. Позже могут появиться симптомы перитонита. Повреждение кишки приводит к интоксикации организма агрессивным содержимым и кровью, что вызывает ухудшение состояния, усиление боли, слабость, жажду, тошноту, рвоту с примесью крови, бледность кожи, учащенное сердцебиение и повышение уровня лейкоцитов. Общая симптоматика забрюшинной травмы в первые часы напоминает шок. Разрыв органа становится очевидным на стадии некроза тканей, вызванного агрессивным воздействием содержимого кишки. Скорость и степень развития симптомов зависят от размера разрыва, наполненности органа в момент травмы и скорости проникновения содержимого в ткани. Первые признаки воспаления брюшины появляются через 8-16 часов. Через 18-24 часа на коже в области паха могут появиться зеленоватые пятна, что свидетельствует о проникновении желчи в подкожную жировую клетчатку. Также возможно появление дегтеобразного стула из-за попадания крови из гематомы в поврежденную кишку.
Классификация
Травмы 12-перстной кишки имеют разнообразную классификацию по видам.
Вернуться к содержанию
Виды
Повреждения могут быть закрытыми и открытыми. Закрытые повреждения могут быть изолированными или совместными, внутри- или внешнебрюшинными, с полным разрывом или неполным надрывом стенок, с или без повреждения пристеночных листов брюшины. По характеру повреждения 12-перстной кишки можно выделить гематомы без или с нарушением проходимости кишки. Открытые травмы могут быть внутрибрюшинными, забрюшинными, передней или задней стенки, сквозными. Повреждения 12-перстной кишки могут располагаться у перехода в тонкий кишечник, при входе каналов в поджелудочную или у привратниковой зоны.
Степень
Травмы классифицируются по шкале от I до V в порядке увеличения силы. Согласно этой шкале, все повреждения считаются сочетаемыми с травмами поджелудочной железы.
Диагностика
- При осмотре оцениваются признаки и их степень выраженности, такие как ссадины и кровоподтеки.
- При пальпации живота обращают внимание на признаки опухоли и изменение контуров, а также на появление опухоли в области поясницы с образованием кровоподтека.
- Для визуализации завоздушенной области используется рентгенография.
- Фиброгастроскопия позволяет определить наличие дефекта в стенке.
- УЗИ используется для визуализации эхотеней в забрюшинном пространстве.
- Рентгеноскопия с бариевым контрастом позволяет видеть проникновение вещества за контуры кишки.
- Лапаротомия позволяет увидеть триаду Лаффитэ, которая характеризуется желто-зеленым оттенком брюшины, завоздушенными и пропитанными кровью областями клетчатки.
Терапия для I, II степени
На ранней стадии повреждения возникает гематома, которую можно обнаружить по непроходимости пилорического участка желудка. Через 3 дня появляется желчная рвота. Если нет необходимости в хирургическом вмешательстве, проводят следующие процедуры:
- гидратация внутривенно;
- аспирация через зонд назогастрально.
Обычно гематомы сами разрешаются за 7-10 дней. В конце лечения рекомендуется повторное КТ для оценки проходимости кишечника. Операции по удалению гематомы могут быть открытыми или дренажными лапароскопическими.
Во время операции проводится тщательный осмотр органа и окружающих тканей на наличие серозов и гематом. Принцип лечения заключается в дренировании гематомы, чтобы избежать открытой травмы. После рассасывания гематомы стенка дуоденального отростка закрывается рассасывающимся непрерывным швом.
При проникающей ране кишки производится срединная лапаротомия, чтобы остановить кровотечение и применить классическую технику сшивания. Ограниченные колото-резанные и осколочные дефекты ушиваются однорядным швом, если сохранено кровоснабжение.
Дуоденотомия выполняется с закрытием раны непрерывным или узловым швом вдоль дефекта, чтобы избежать натяжения. Иногда требуется ушивка раны изнутри с выполнением противобрыжеечной дуоденотомии.
Терапия для III степени
Для лечения данного состояния используется хирургическое вмешательство. Для устранения дефектов III—V степени применяются сложные операционные техники. При обширных разрывах требуется мобилизация и хирургическая обработка раны, а затем выполнение дуоденодуоденостомии, если нет натяжения. Однако данная техника не применяется для создания анастомоза у нисходящей и нижней горизонтальной части 12-перстной кишки, расположенной рядом с поджелудочной железой.
В случае сочетания повреждений дуоденального отростка с поджелудочной железой применяется техника дивертикулизации с доступом к привратнику изнутри. Для этого необходима гастротомия по краю большой кривизны желудка. Затем производится зашивание привратника швом без рассасывания, наложение гастроеюностомии и подшивание петли тощего кишечника к большой кривизне. После операции образуется концевой свищ, который легко лечится. Пациент может начать принимать пищу перорально на 14-й день после дивертикулизации. Открытие привратника производится в течение 6—12 недель.
При перфорации дуоденальной кишки происходит обширное повреждение окружающих тканей, что часто наблюдается при огнестрельных ранениях. При наличии гемодинамической нестабильности требуется хирургическая санация, механический шов, дренаж и пластика.
При травме отростка нисходящего участка, находящегося за его ампулой, лечение осуществляется пересечением органа с последующей петлевой дуоденоеюностомией через брыжейку от поперечно-ободочного отдела кишечника.
При повреждении нижней горизонтальной и восходящей части кишки восстановление затрудняется короткой брыжейкой, что вызывает сложности в мобилизации и повышает риск развития ишемии. В таких случаях проводятся резекция и дуоденоеюностомия справа от брыжеечных сосудов.
При повреждениях IV и V степени наблюдаются сильные разрывы с деваскуляризацией нисходящего участка кишки и отрывом дистальной части желчного протока или ампулы. Для оперативного лечения используется метод гемостаза с обработкой и постадийной пластикой.
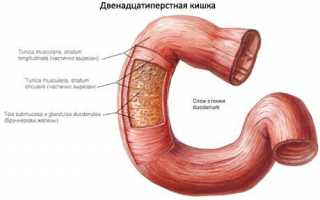
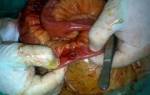
Операция
Внутрибрюшинные разрывы могут быть лечены путем ушивания раны двухрядным швом. Если разрыв стенки является сильным и существует высокий риск сужения просвета, то может потребоваться наложение гастроэнтероанастомоза. Это достигается путем создания длинной петли с анастомозом по Брауну или, в некоторых случаях, резекции. Если двенадцатиперстная кишка полностью оторвалась, то может потребоваться радикальный подход.
Внебрюшинные травмы могут быть устранены путем мобилизации по Кохеру. Разрывы стенки могут быть ушиты двухрядным швом. Если края раны размозжены, то может потребоваться их иссечение с осушением забрюшинной клетчатки. Затем проводится тщательная санация, после чего устанавливается дренаж через дополнительный разрез справа в поясничной зоне.
После операции
В первые 24 часа после операции пациенту рекомендуется оставаться в постели с периодическим переворачиванием с боку на бок. На вторые сутки разрешается сидеть, а на третьи – ходить. Однако пациенты с гнойным перитонитом не следуют этой схеме.
Также проводится аспирация содержимого желудка с введением антибиотиков через дренаж. Назначается комплексная терапия для профилактики послеоперационного панкреатита и предотвращения несостоятельности кишечных швов.
При отсутствии осложнений внешние швы удаляются на 10-й день. Также назначается диетотерапия и обезболивающие препараты внутривенно.
Диета
После операции по удалению дефектов 12-перстной кишки пациенту назначается строгая диета. Передача пищи через рот разрешается только после восстановления перистальтики кишечника. Если на стенке были наложены швы, то кормление начинается на третий день после операции. В этот период применяется диетический стол № 1а, который включает прием сильно измельченных блюд, жидких супов, каш, паровых омлетов и яиц всмятку. Питание осуществляется дробно, включая 8 приемов пищи в течение дня. При улучшении состояния пациента переходят на диетический стол № 1б, который позволяет употреблять полужидкие блюда на курином фарше, творог и пюре. Диета стола № 1 рекомендуется соблюдать в течение 3-12 месяцев в профилактических целях. Постепенно в меню добавляются паровые котлеты, бефстроганов из вареного мяса, подсушенный хлеб и отварная курица. Правила и режим питания включают употребление желеобразных или жидких блюд порциями по 300 г до 8 раз в день в первые 3 дня после операции, с ограничением соли до 1 г в день. При стабильном улучшении состояния пациента и хорошей усвояемости диетических блюд, кормление разрешается до 6 раз в день порциями по 400 г, с ограничением соли до 5 г. В период ремиссии допускается питание 5 раз в день, включающее протертые блюда, приготовленные на пару, и бульоны.
Прогноз
Прогнозирование исхода трудно из-за трудностей в ранней диагностике и позднем хирургическом вмешательстве, а также из-за высокого риска послеоперационных осложнений. Летальность при закрытых травмах составляет 45%.